Burun Boşluğu ve Paranazal Sinüs Kanseri

Burun boşluğu ve paranazal sinüs kanserine dair genel bir bakış ve ABD'deki en son önemli istatistikleri öğrenin.
Eğer burun boşluğu veya paranazal sinüs kanseri teşhisi aldıysanız ya da bu konuda endişeleriniz varsa, muhtemelen birçok sorunuz vardır. Temel bilgileri öğrenmek, başlamak için iyi bir noktadasınız.
Burun Boşluğu ve Paranazal Sinüs Kanserleri Nedir?
Burun boşluğu ve paranazal sinüs kanserleri, baş ve boyun kanseri türlerindendir. Baş ve boyun kanserleri, kanserin başladığı yere bağlı olarak farklı isimlerle anılabilir. Kanser, vücuttaki hücrelerin kontrolsüz bir şekilde büyümeye başlamasıyla oluşur.
- Burun boşluğu kanserleri: Burnun arkasındaki açıklıkta başlar.
- Paranazal sinüs kanserleri: Kafatasında, burun etrafında veya yakınındaki hava dolu boşluklarda başlar.
Bu iki yapı birbirine yakın olduğu için her iki kanser türü de burada ele alınmıştır.
Baş ve boyun bölgesi küçük bir alanda birçok organ içerdiği için, hangi tür baş ve boyun kanserine sahip olduğunuzu anlamak zor olabilir. Doktorunuza, sahip olduğunuz kanser türünü tam olarak yazmasını ve size bir resim üzerinde nerede olduğunu göstermesini isteyin. Kanserin nasıl başladığı ve yayıldığı hakkında daha fazla bilgi edinmek için "Kanser Nedir?" bölümüne bakabilirsiniz.
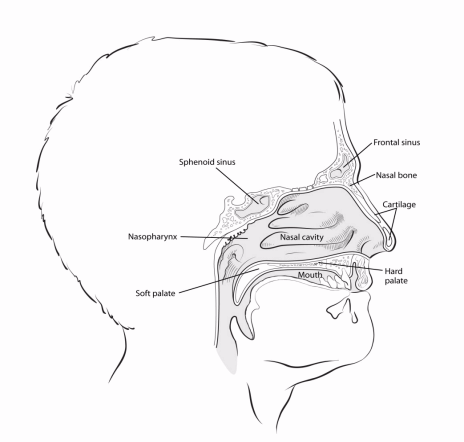
Burun Boşluğu
Burun, burun boşluğuna açılır. Bu boşluk, ağız çatısının üst kısmı boyunca (ağzınızı burnunuzdan ayıran damak) uzanır ve ardından hafifçe aşağıya dönerek nazofarinkse (boğazın üst kısmı) bağlanır.
Paranazal Sinüsler
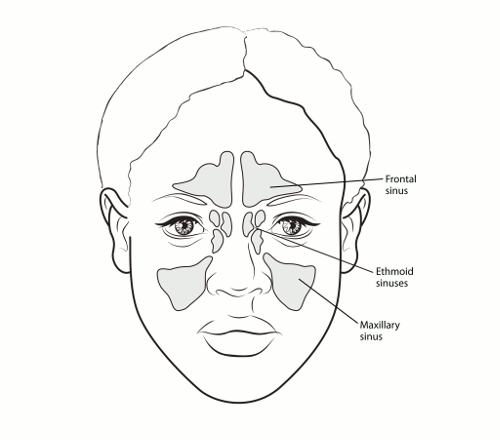
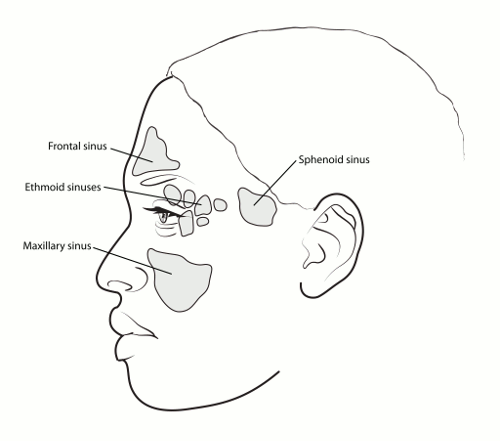
Sinüsler, burun boşluğuna bağlı olan kemiklerdeki küçük hava dolu boşluklardır. Burun çevresinde yer aldıkları için paranazal olarak adlandırılırlar. Farklı sinüsler, bulundukları kemiklere göre adlandırılır:
- Maksiller sinüsler: Yanak bölgesinde, gözlerin alt kısmında, burun her iki yanında bulunur.
- Frontal sinüsler: İç göz ve kaş bölgesinin üstünde bulunur.
- Sfenoid sinüsler: Burnun derin arkasında, gözler arasında yer alır.
- Etmoid sinüsler: Burnun üstünde, gözler arasında bulunur.
Sinüsler normalde hava ile doludur. Soğuk algınlığı veya sinüs enfeksiyonu olduğunda, sinüsler tıkanabilir (obstrükte olabilir) ve mukus ve irinle dolarak rahatsızlık verebilir. Bu mukus, sinüslerinizden burun boşluğuna akabilir.
Burun boşluğu ve paranazal sinüslerin daha ayrıntılı bir görüntüsünü görmek için 3D etkileşimli renkli modeli keşfedebilirsiniz.
burun boşluğu
sinüs ön görünümü
sinüs yan görünümü
Burun boşluğu ve paranazal sinüsler birçok işlevi yerine getirir:
- Soluduğunuz havayı filtreler, ısıtır ve nemlendirirler.
- Sesinize rezonans (ton) kazandırırlar.
- Kafatasının ağırlığını hafifletirler.
- Yüz ve gözler için kemiksel bir yapı sağlarlar.
Burun boşluğu ve paranazal sinüsler, mukus üreten bir doku tabakası (mukoza) ile kaplıdır. Mukoza, şu hücre türlerini içerir:
- Skuamöz epitel hücreleri: Sinüsleri kaplayan ve mukozanın çoğunu oluşturan düz hücrelerdir.
- Bez hücreleri: Küçük tükürük bezi hücreleri gibi, mukus ve diğer sıvıları üretirler.
- Sinir hücreleri: Burnunuzdaki duyum (hissetme) ve koku alma işlevlerinden sorumludur.
- Enfeksiyonla savaşan hücreler: Bağışıklık sisteminin bir parçası olan bu hücreler, kan damarı hücreleri ve diğer destekleyici hücrelerdir.
Burun boşluğunda ve paranazal sinüslerde bulunan diğer hücre türleri, kemik ve kıkırdak hücreleri de dahil olmak üzere, kansere dönüşebilir.
Burun Boşluğu ve Paranazal Sinüs Kanseri Türleri
Kanser, mukozayı oluşturan herhangi bir hücre türünden başlayabilir ve her kanser türü farklı şekilde hareket eder ve büyür.
- Skuamöz epitel hücreleri, skuamöz hücreli karsinomlara (skuamöz hücre kanseri) dönüşebilir. Bu, burun boşluğu ve paranazal sinüslerde en sık görülen kanser türüdür ve bu bölgelerdeki kanserlerin biraz daha fazlasını oluşturur.
- Küçük tükürük bezi hücreleri, adenokarsinomlar, adenoid kistik karsinomlar ve mukoepidermoid kanserlere dönüşebilir. Bu, ikinci en yaygın burun ve paranazal sinüs kanseridir.
- Farklılaşmamış karsinom (farklılaşmamış kanser): Burun boşluğu veya paranazal sinüslerde çok hızlı büyüyen bir kanserdir ve hücreler o kadar anormal görünür ki, kanserin hangi hücre türünden başladığını belirlemek zordur.
- Melanositler, cilde bronz veya kahverengi rengini veren hücrelerdir. Melanom, bu hücrelerde başlayan bir kanser türüdür. Hızla büyüyüp yayılabilir. Bu kanserler genellikle güneş ışığına maruz kalan cilt bölgelerinde bulunur, ancak burun boşluğu ve sinüslerin astarında veya vücudun diğer bölgelerinde de oluşabilir.
- Esthesioneuroblastoma, koku alma sinirinde (koku alma duyusu için sinir) başlayan bir kanserdir. Bu kansere olfaktör nöroblastoma da denir. Genellikle burun boşluğunun tavanında başlar ve kribriform plaka adı verilen bir yapıyı içerir. Kribriform plaka, kafatasının derinliklerinde, gözlerin arasında ve etmoid sinüslerin üstünde yer alan bir kemiktir. Bu tümörler bazen farklılaşmamış karsinom veya lenfoma gibi diğer tümörlerle karıştırılabilir.
- Lenfomalar (lenfosit adı verilen bağışıklık sistemi hücrelerinde başlayan kanserler), burun boşluğu ve paranazal sinüslerde oluşabilir ve bu bölgede görülen üçüncü en yaygın kanser türüdür. Bu bölgede görülen bir lenfoma türü olan T-hücre/natural killer hücre nazal tipi lenfoma, önceden orta hat öldürücü granüloma olarak adlandırılırdı. Lenfomaların tanı ve tedavisi hakkında daha fazla bilgi için Non-Hodgkin Lenfoma bölümüne bakabilirsiniz.
- Sarkomalar, vücutta herhangi bir yerde, burun boşluğu ve paranazal sinüsler dahil, kas, kemik, kıkırdak ve lifli hücrelerin kanseridir. Sarkomalar hakkında bilgiye diğer sayfalarımızda ulaşabilirsiniz.
Bu kanser türlerinin her biri farklı davranışlara ve sonuçlara sahiptir. Hepsi aynı şekilde tedavi edilemez. Çoğu, burun boşluğu ve paranazal sinüsleri nadiren etkilediğinden, çalışılması zor olmuştur. Bu nedenle, doktorlar tedavi kararlarını baş ve boynun diğer bölgelerindeki benzer kanserlerle ilgili deneyimlerine dayanarak verirler.
Burun Boşluğu ve Paranazal Sinüslerde Bulunan Diğer Büyümeler
Burun boşluğu ve paranazal sinüslerde bulunan bazı büyümeler kanser değildir, ancak yine de sorunlara neden olabilir.
Nazal Polipler
Nazal polipler, burun boşluğunda veya paranazal sinüslerde oluşan anormal büyümelerdir. Çoğu nazal polip iyi huyludur (kanser değildir) ve burundaki bir tür kronik (uzun süreli) iltihaplanma nedeniyle oluşur. Doktorlar genellikle muayeneler ve testler yoluyla iyi huylu polipleri kanserden ayırt edebilir. Ancak bazı durumlarda, poliplerin dikkatle kontrol edilmesi gerekebilir. Polipler genellikle gözyaşı damlası şeklindedir ve pürüzsüz bir yüzeye sahiptir. Soruna yol açmayan küçük poliplerin tedavi edilmesi gerekmez. Sorunlara yol açan daha büyük polipler ilaçla veya cerrahi ile tedavi edilebilir.
Papillomlar
Papillomlar, burun boşluğunda veya paranazal sinüslerde büyüyerek sağlıklı dokuları yok edebilen siğillerdir. Genellikle pürüzlü bir yüzeye sahiptirler. Papillomlar kanser değildir, ancak bazen bir papillom içinde skuamöz hücreli karsinom gelişebilir. Kanser riski nedeniyle, burun boşluğu ve paranazal sinüslerdeki papillomlar cerrahi ile çıkarılır.
İnvert Papilloma
Bu tür papilloma, içe doğru ve alttaki kemiğe doğru büyür. İnvert papilloma iyi huylu bir tümör olarak sınıflandırılsa da yerel olarak kanser gibi agresif davranabilir. Tekrar etme (nüks) eğilimindedir ve kansere dönüşebilir. İnvert papillomlar, genellikle kanser için kullanılan cerrahi yöntemle tedavi edilir.
Burun Boşluğu ve Paranazal Sinüs Kanserleri Hakkında Önemli İstatistikler
Burun boşluğu ve paranazal sinüs kanseri ne kadar yaygındır?
Burun boşluğu ve paranazal sinüs kanserleri nadir görülür ve Amerika Birleşik Devletleri'nde tüm baş ve boyun kanserlerinin yaklaşık %3 ila %5'ini oluşturur.
En yaygın burun boşluğu veya paranazal sinüs kanseri türü nedir?
Burun boşluğu ve paranazal sinüslerdeki kanserlerin çoğu, skuamöz hücreli kanserlerdir.
Burun boşluğu veya paranazal sinüs kanserine kimler yakalanır?
Vakaların yaklaşık 5'te 4'ü, 55 yaş ve üzerindeki kişilerde görülür.
Amerika Birleşik Devletleri'nde, Beyaz insanların bu kanserlere yakalanma olasılığı Siyah insanlara göre çok daha yüksektir ve erkeklerin kadınlara göre bu kanserlere yakalanma olasılığı yaklaşık iki kat fazladır. Bu kanserler, Danimarka gibi bazı bölgelerde çok daha yaygın görülmektedir.
Burun boşluğu ve paranazal sinüs kanserleri nerede bulunur?
Burun boşluğu ve paranazal sinüs kanserlerinin çoğu, maksiller sinüslerde veya burun boşluğunda meydana gelir. Etmoid sinüslerde daha az yaygındır ve frontal ve sfenoid sinüslerde ise nadiren görülür.
Bu kanserlere ait hayatta kalma istatistikleri, burun boşluğu ve paranazal sinüs kanserleri için evreye göre hayatta kalma oranları bölümünde ele alınmıştır.
Burun Boşluğu ve Paranazal Sinüs Kanseri Araştırmalarındaki Yenilikler
Burun boşluğu ve paranazal sinüs kanserlerinin önlenmesi ve daha iyi tedavi edilmesi üzerine yapılan araştırmalar, şu anda birçok tıp merkezi, üniversite hastanesi ve diğer kurumlarda gerçekleştirilmektedir.
Genetik
Bu kanser türü çok nadir görüldüğü için, burun boşluğu ve paranazal sinüs kanserindeki gen değişiklikleri hakkında çok az şey bilinmektedir. Yine de bilim insanları, bazı baş ve boyun kanseri hücrelerinde, normal hücrelerin kanser hücrelerine dönüşümüyle ilgili olabilecek bazı gen değişiklikleri bulmuşlardır. Ancak, bu değişiklikleri net bir şekilde tanımlamak ve bunları burun boşluğu ve paranazal sinüs kanserleriyle ilişkilendirmek için daha fazla araştırmaya ihtiyaç vardır.
Bu gen değişikliklerinin anlaşılması, bu kanserlerin daha iyi teşhis edilmesine yardımcı olabilir. Aynı zamanda, bugün kullanılanlardan daha etkili ve daha az yan etkiye sahip tedavilerin geliştirilmesine yol açabilir.
Örneğin, burun boşluğu ve paranazal sinüslerde yeni bir kanser türü olan NUT karsinomu (kanser) bulunmuştur. NUT, bu kanser türüne neden olan ve çoğunlukla burun boşluğu ve paranazal sinüslerde büyüyen anormal NUTM1 genini ifade eder. Bu anormal gene karşı belirli hedeflenmiş ilaçların kullanılıp kullanılamayacağını görmek için çalışmalar yapılmaktadır.
Tedavi
Cerrahi
Cerrahlar, bu kanserleri çevredeki normal dokulara mümkün olduğunca az zarar vererek çıkarmanın yeni yollarını araştırmaktadır. Araştırmacılar ayrıca cerrahiyi diğer kanser tedavileriyle birleştirmenin daha iyi yollarını aramaktadırlar.
Araştırmalar, etkilenen yüz kemiklerini yeniden inşa etmenin en iyi yolunu ve nasıl yapılacağını incelemektedir. Kemik ve doku greftleri ile insan yapımı materyaller bu konuda araştırılmaktadır.
Radyasyon Tedavisi
Doktorlar, tümöre daha fazla radyasyon verirken çevredeki alanlara verilen zararı sınırlamak için radyasyonu tümörlere daha hassas bir şekilde odaklamanın daha iyi yollarını sürekli olarak aramaktadır. Bu, burun boşluğu ve paranazal sinüs kanserleri gibi baş ve boyun tümörleri için özellikle önemlidir; çünkü tümörün yakınında birçok önemli yapı (gözler ve beyin gibi), kan damarları ve sinirler bulunmaktadır.
Bugün burun boşluğu veya paranazal sinüs kanserlerini tedavi etmek için en sık kullanılan radyasyon türü, Yoğunluk Ayarlı Radyoterapi (IMRT) yöntemidir. Araştırmalar, proton tedavisinin (x-ışınları yerine proton ışınları kullanır) IMRT kadar etkili olabileceğini göstermektedir. Proton tedavisi, doktorların kansere daha yüksek dozda radyasyon verirken, ışınların geçtiği dokulara daha az zarar vermesine olanak tanıyabilir. Bu da ağız ağrısı, yeme sorunları ve kilo kaybı gibi yan etkilerin daha az olmasına yol açabilir. Proton tedavisi veya IMRT, bu kanserleri tedavi etmek için kullanılabilir, ancak proton tedavisiyle ilgili uzun vadeli yan etkileri değerlendirmek için daha fazla çalışmaya ihtiyaç vardır. Ayrıca, proton tedavisi her yerde mevcut değildir.
Farklı radyasyon programları da incelenmektedir. Örneğin, her gün büyük bir doz radyasyon vermek yerine, kanserin haftada 5 gün yerine 6 gün verilen aynı doz radyasyon ile daha iyi kontrol edilebileceği araştırılmaktadır. Bu, hızlandırılmış fraksiyonasyon olarak adlandırılır ve daha fazla araştırılması gerekmektedir.
Radyasyondaki gelişmeler, doktorların ilk tedavi sürecinden sonra geri dönen kanserler için aynı bölgede radyasyon verme olasılığını test etmesine de yol açmıştır.
Kemoterapi
Doktorlar, özellikle zaten yayılmış olabilecek daha büyük kanserler için sonuçları iyileştirmek amacıyla kemoterapinin diğer tedavilerle nasıl kullanılabileceğini araştırmaktadır. İndüksiyon kemoterapisi — cerrahi ve/veya radyasyon öncesinde verilen kemoterapi — özel ilgi görmektedir çünkü çalışmalar, ileri hastalığı olan kişilerde gözün kurtarılmasına yardımcı olabileceğini önermektedir. Aynı zamanda daha uzun yaşam süreleriyle ilişkilendirilmiştir. Çalışmalar, ameliyattan sonra düzenli olarak kemoterapi verilmesinin (adjuvan kemoterapi) kanserin geri gelmesini (nüks etmesini) önlemede yardımcı olup olmadığını da araştırmaktadır.
Kemoterapiyi ne zaman kullanmanın en uygun olduğunu ve bu kanserler için en iyi kemoterapi ilaç kombinasyonlarının hangileri olduğunu anlamak için daha fazla araştırmaya ihtiyaç vardır.
Hedefe Yönelik İlaç Tedavisi
Baş ve boyun kanserlerinin büyümesine ve yayılmasına neden olan maddelerin (büyüme faktörleri ve büyüme faktörü reseptörleri gibi) etkisini engelleyen birkaç hedefe yönelik tedavi klinik deneylerde incelenmektedir. Cetuximab, bazı durumlarda zaten kullanılmaktadır. Birçok çalışma, hedefe yönelik tedavilerin kemoterapi veya radyasyon ile kombinasyonlarını test etmektedir. Diğer kanser türlerinde olduğu gibi, hedefe yönelik tedaviler, burun boşluğu ve paranazal sinüs kanserlerinin tedavisinde önemli bir ilerleme kaydedebilir.
İmmünoterapi
İmmünoterapi, larenks ve hipofarenks kanserleri gibi diğer baş ve boyun kanserlerinde daha fazla çalışılmıştır. Burun boşluğu veya paranazal sinüs kanserleri için kullanımları hakkında çok fazla bilgi yoktur, çünkü bu kanserler nadirdir. Bu spesifik kanserlerde immünoterapi ilaçlarını daha iyi anlamak için daha fazla araştırma yapılmaktadır.
Burun boşluğu ve paranazal sinüs kanserleri nadir olduğundan, neredeyse tüm klinik deneyler diğer baş ve boyun kanseri türlerini içeren hastaları da kapsamaktadır. Bu çalışmalar burun boşluğu ve paranazal sinüs kanserlerine özgü olmasa da doktorlar genellikle bu sonuçları burun boşluğu ve paranazal sinüs kanseri olan hastaların tedavisinde uygularlar. Topluluğunuzda hangi klinik deneylerin yapıldığını öğrenmek için en yakın kanser merkezi ile iletişime geçin.
Burun boşluğu ve paranazal sinüs kanseri için risk faktörlerini ve riskinizi azaltmak için neler yapabileceğinizi öğrenin.
Burun Boşluğu ve Paranazal Sinüs Kanserleri için Risk Faktörleri
Bir risk faktörü, bir hastalığa yakalanma olasılığınızı artıran herhangi bir şeydir. Farklı kanser türlerinin farklı risk faktörleri vardır. Sigara içmek gibi bazı risk faktörleri değiştirilebilir. Ancak, bir kişinin yaşı veya aile geçmişi gibi diğerleri değiştirilemez.
Ancak risk faktörleri bize her şeyi anlatmaz. Bir risk faktörüne veya hatta birden fazlasına sahip olmak, mutlaka hastalığa yakalanacağınız anlamına gelmez. Risk faktörlerine sahip birçok kişi bu kanserleri asla geliştirmezken, bu kanserlere sahip olan kişilerde çok az ya da bilinen bir risk faktörü olmayabilir.
Araştırmacılar, bir kişinin burun boşluğu (burun) ve paranazal sinüs kanseri geliştirme olasılığını artıran birkaç risk faktörü bulmuşlardır. Bunların çoğu, iş yerinde solunan maddelere maruz kalmayla ilgilidir. Diğer risk faktörleri, sigara içmek gibi baş ve boyun bölgesindeki diğer kanserler için benzer risk faktörleridir.
İş Yeri Maruziyetleri
Belirli işlerde çalışan kişilerin burun boşluğu ve paranazal sinüs kanserleri geliştirme olasılığı daha yüksektir. Artan risk, iş sırasında solunan bazı maddelerle ilişkili görünmektedir, örneğin:
- Marangozluk (mobilya ve dolap yapımı gibi), kereste fabrikaları ve diğer ahşapla ilgili endüstrilerdeki ahşap tozları
- Tekstil tozları (tekstil fabrikaları)
- Deri tozları (ayakkabı yapımı)
- Un (fırıncılık ve un değirmenciliği)
- Nikel ve krom tozları
- Hardal gazı (kimyasal savaşta kullanılan bir zehir)
- Radyum (bugün nadiren kullanılan radyoaktif bir element)
Bu iş yeri maruziyetlerinin burun ve paranazal sinüs kanserleri ile daha az belirgin bağlantıları vardır:
- Yapıştırıcılar
- Formaldehit
- Organik çözücüler
Sigara İçmek
Sigara içmek, özellikle skuamöz hücre tipi burun boşluğu kanseri riskini artırır.
İnsan Papilloma Virüsü (HPV) Enfeksiyonu
İnsan papilloma virüsü (HPV), 200'den fazla ilgili virüsten oluşan bir gruptur. Bu virüslere papilloma virüsü denir çünkü bazıları, daha yaygın olarak siğil olarak bilinen, iyi huylu (kanser olmayan) bir büyüme türüne neden olur.
Ancak, belirli yüksek riskli HPV türleriyle enfeksiyon, rahim ağzı, vajina, anüs, vulva, penis, ağız ve boğaz kanserleri dahil olmak üzere bazı kanser türlerine neden olabilir. HPV, bazı burun boşluğu ve paranazal sinüs kanserlerinde bulunmuştur, ancak bu kanserler nadir olduğundan, HPV enfeksiyonunun bu kanserlere neden olduğunu göstermek için daha fazla araştırmaya ihtiyaç vardır.
Cinsiyet
Burun boşluğu ve paranazal sinüs kanserleri, erkeklerde kadınlara göre yaklaşık 2 kat daha yaygındır.
Yaş
Burun boşluğu veya paranazal sinüs kanseri teşhisi konan kişilerin yaklaşık %80'i (10 kişiden 8'i) 55 yaşın üzerindedir.
Irk
Burun boşluğu ve paranazal sinüs kanserleri, Beyaz insanlar arasında Siyah insanlara göre çok daha yaygındır.
Kalıtsal Retinoblastoma Tedavisi
Genellikle çocuklarda gelişen bir tür göz kanseri olan kalıtsal retinoblastoma formuna sahip kişilerde, retinoblastoma radyasyon ile tedavi edilmişse burun boşluğu kanseri riski artmıştır.
Burun Boşluğu ve Paranazal Sinüs Kanserlerine Ne Sebep Olur?
Her bir burun boşluğu veya paranazal sinüs kanserinin nedenini tam olarak bilmiyoruz. Ancak, bu kanserlerin bazı risk faktörlerini biliyoruz (bkz. Burun Boşluğu ve Paranazal Sinüs Kanserleri için Risk Faktörleri) ve bunlardan bazılarının normal hücrelerin kansere dönüşmesine nasıl yol açtığını anlıyoruz. Örneğin, belirli kimyasallara maruz kalma gibi bazı risk faktörleri, burun ve sinüslerin iç yüzeyini kaplayan hücrelerin DNA'sına zarar vererek bu kanserlere neden olabilir.
Genler ve Kanser
Normal insan hücrelerinin gelişimi, büyük ölçüde hücrelerin DNA'sında bulunan bilgilere bağlıdır. DNA, hücrelerimizdeki genleri oluşturan kimyasaldır; hücrelerimizin nasıl işlediğine dair talimatları içerir. Genellikle anne babamıza benzeriz çünkü DNA'mızı onlardan alırız. Ancak, DNA yalnızca görünüşümüzü etkilemekle kalmaz.
Bazı genler, hücrelerin ne zaman büyüyeceğini, bölüneceğini ve öleceğini kontrol eden talimatlar içerir:
- Hücrelerin büyümesine, bölünmesine ve hayatta kalmasına yardımcı olan genler proto-onkogenler olarak adlandırılır.
- Hücre büyümesini kontrol altında tutmaya veya hücrelerin doğru zamanda ölmesine yardımcı olan genler tümör baskılayıcı genler olarak adlandırılır.
Kanserler, proto-onkogenleri açan veya tümör baskılayıcı genleri kapatan DNA değişiklikleri nedeniyle oluşabilir. Bu durum, hücrelerin kontrolsüz bir şekilde büyümesine yol açar. Burun boşluğu veya paranazal sinüs kanserine neden olmak için genellikle birçok farklı gende değişiklikler gerekir.
Gen değişikliklerinin kansere nasıl yol açabileceği hakkında daha fazla bilgi için, Genler ve Kanser bölümüne bakabilirsiniz.
İş Yeri Maruziyetleri ve Tütün Kullanımı
Bilim insanları, belirli kimyasallara iş yerinde maruz kalma ve tütün kullanımı gibi bazı risk faktörlerinin, burun boşluğu ve paranazal sinüslerin içini kaplayan hücrelerin DNA'sına zarar vererek bu kanserlere neden olduğuna inanmaktadır.
İnsan Papilloma Virüsü (HPV)
Yüksek riskli HPV türleri, orofaringeal kanserlerle ilişkilendirilmiştir. Bazı yüksek riskli HPV türleri, bazı burun boşluğu ve paranazal sinüs kanserlerinde bulunmuştur, ancak bu tür kanserler çok nadir olduğu için, HPV enfeksiyonunun bu kanserlere neden olup olmadığını kesin olarak söylemek için daha fazla araştırmaya ihtiyaç vardır.
Kalıtsal ve Edinilmiş Gen Mutasyonları
Bazı insanlar, belirli kanser türlerine yakalanma risklerini artıran DNA mutasyonlarını (değişikliklerini) ebeveynlerinden miras alır. Ancak, kalıtsal gen değişikliklerinin burun boşluğu veya paranazal sinüs kanserlerinin çok büyük bir kısmına neden olduğuna inanılmamaktadır.
Bu kanserlerle ilgili gen değişiklikleri genellikle yaşam boyunca gelişir ve kalıtsal değildir. Bu edinilmiş mutasyonlar, genellikle iş yerinde veya tütün dumanında bulunan kanserojen kimyasallara maruz kalmanın bir sonucudur. Edinilmiş mutasyonlar muhtemelen burun boşluğu ve paranazal sinüs kanserlerinin çoğuna neden olur, ancak bazen görünürde bir neden olmaksızın da ortaya çıkabilirler.
Tüm kanserlerin aynı gen değişikliklerine sahip olmadığını belirtmek gerekir. Şu ana kadar, burun boşluğu ve paranazal sinüs kanserlerinde çok az sayıda spesifik gen değişikliği bulunmuştur.
Burun Boşluğu ve Paranazal Sinüs Kanserleri Önlenebilir mi?
Burun boşluğu (burun) ve paranazal sinüs kanseri olan kişilerin çoğunda bilinen bir risk faktörü yoktur, bu nedenle bu kanserlerin çoğunu önlemenin şu anda bir yolu yoktur. Ancak, insanların risklerini azaltmak için yapabileceği bazı şeyler vardır.
İş Yerinde Kimyasallar ve Tozlardan Kaçının
Tüm burun boşluğu ve paranazal sinüs kanserleri önlenemese de, iş yerinde belirli maddelere maruz kalmaktan kaçınarak bu kanserlerin gelişme riski büyük ölçüde azaltılabilir. Neyse ki, bu maruziyetlerin olası tehlikelerine yönelik farkındalık artmış ve insanları korumaya yönelik iş yeri güvenlik önlemleri iyileştirilmiştir. Yine de, Burun Boşluğu ve Paranazal Sinüs Kanserleri için Risk Faktörleri bölümünde listelenen maddelerle çalışıyorsanız, zararlı maruziyetten korunup korunmadığınızı öğrenmek önemlidir.
Sigara İçmekten Kaçının
Sigara içmek, burun boşluğu ve sinüs kanserleri için insanların önlemek amacıyla kaçınabileceği bir diğer risk faktörüdür. Sigara içmeyi bırakmak, bu hastalığı önlemede yardımcı olabilir.
Burun boşluğu ve paranazal sinüs kanserinin belirti ve semptomlarını öğrenin. Burun boşluğu ve paranazal sinüs kanserinin nasıl test edildiğini, teşhis edildiğini ve evrelendiğini keşfedin.
Burun Boşluğu ve Paranazal Sinüs Kanserleri Erken Bulunabilir mi?
Burun boşluğu (burun) ve paranazal sinüslerin küçük kanserleri, genellikle doktorların bu kanserleri erken evrede (küçük ve tedavi edilmesi daha kolay olduklarında) bulmalarına yardımcı olacak belirgin semptomlar göstermez. Burun boşluğu ve paranazal sinüs kanserlerinin birçok semptomu, enfeksiyonlar gibi iyi huylu (kanser olmayan) durumlar tarafından da tetiklenebilir. Bu nedenle, bu kanserlerin birçoğu, burun hava yolunu veya sinüsleri tıkayacak kadar büyüyene veya yakındaki dokulara ya da vücudun uzak bölgelerine yayılana kadar bulunamaz.
Yine de bazı burun boşluğu ve paranazal sinüs kanserleri erken tespit edilebilir. Burun Boşluğu ve Paranazal Sinüs Kanserlerinin Belirtileri ve Semptomları bölümünde açıklanan semptomlardan herhangi birini yaşıyorsanız, doktorunuzla konuşun. Bu semptomların çoğu daha az ciddi sorunlardan kaynaklanma olasılığı daha yüksektir. Ancak, nedenin bulunup gerekli tedavinin yapılabilmesi için bir doktora görünmek önemlidir.
Tarama
Tarama, semptomları olmayan kişilerde kanser veya kanser öncesi hastalıkları bulmak için yapılan test ve muayenelere denir. Tarama, bazı kanser türlerini erken bulabilir, bu da tedavinin en iyi sonuç verdiği zamandır. Ancak, şu anda burun boşluğu ve paranazal sinüs kanserlerini erken bulabilecek basit bir tarama testi yoktur. Bu kanserler ayrıca oldukça nadirdir. Bu nedenle ne Amerikan Kanser Derneği ne de başka bir grup, bu kanserler için rutin taramayı şu anda önermemektedir.
Burun ve Paranazal Sinüs Kanserlerinin Belirtileri ve Semptomları
Çoğu durumda, burun boşluğu ve paranazal sinüs kanserleri, neden oldukları sorunlar nedeniyle bulunur. Semptom göstermeyen kişilerde bu kanserlerin bulunması nadirdir ve genellikle başka tıbbi sorunları kontrol etmek için yapılan testler sırasında tesadüfen ortaya çıkar. Bu kanserlerin olası belirtileri ve semptomları (genellikle sadece bir tarafta) şunları içerir:
- Geçmeyen veya hatta kötüleşen burun tıkanıklığı ve dolgunluğu
- Gözlerin üstünde veya altında ağrı
- Burnun bir tarafında tıkanıklık
- Nazal akıntı (burun ve boğazın arkasında mukus akıntısı)
- Burun kanamaları
- Burundan irin akıntısı
- Koku alma duyusunda sorunlar
- Yüzün bazı bölgelerinde uyuşma veya ağrı
- Dişlerin gevşemesi veya uyuşması
- Yüzde, damakta (ağzın üst kısmında) veya burun içinde bir yumru veya kitle
- Sürekli sulanan gözler
- Bir gözün öne çıkması
- Görme kaybı veya değişiklik
- Bir kulakta ağrı veya basınç
- İşitme kaybı
- Baş ağrısı
- Ağzı açmada zorluk
- Boyundaki lenf düğümlerinin büyümesi (cilt altında hissedilen veya görülen yumrular)
Bu belirtilerden bir veya daha fazlasına sahip olmanız, burun boşluğu veya paranazal sinüs kanserine sahip olduğunuz anlamına gelmez. Aslında, bu belirtilerin çoğu başka durumlar tarafından daha sık tetiklenir. Yine de bu semptomlardan herhangi birine sahipseniz, nedenin bulunup gerektiğinde tedavi edilmesi için bir doktora görünmek önemlidir. Tedavi (örneğin antibiyotik ile) işe yaramazsa, daha fazla test için mutlaka doktorunuza tekrar başvurun.
Burun Boşluğu ve Paranazal Sinüs Kanserleri için Testler
Burun boşluğu ve paranazal sinüs kanserleri genellikle bir kişinin yaşadığı belirti ve semptomlar nedeniyle tespit edilir. Kanserden şüpheleniliyorsa, tanıyı doğrulamak için bazen uzmanlar tarafından testler yapılır.
Tıbbi Geçmiş ve Fiziksel Muayene
Doktorunuz, tıbbi geçmişiniz, yaşadığınız sorunlar ve iş yerinizde çalıştığınız kimyasallar gibi olası risk faktörleri hakkında sorular soracaktır. Doktor, burun boşluğu veya paranazal sinüs kanserinin yanı sıra diğer sağlık sorunlarının belirtilerini kontrol etmek için sizi fiziksel olarak muayene edecektir.
Muayene sırasında, doktor baş ve boyun bölgenizi, burnunuzu ve sinüslerinizi uyuşma, ağrı, şişlik ve/veya yüzünüzde ve boynunuzdaki lenf düğümlerinde sertlik açısından dikkatle kontrol edecektir. Doktor, gözlerinizin ve yüzünüzün simetrisindeki değişiklikleri (her iki tarafın yaklaşık olarak aynı olması gerekir), görme değişikliklerini ve diğer sorunları arayacaktır.
Uzman Muayenesi
Doktorunuz burun boşluğu veya paranazal sinüs kanseriniz olabileceğini düşünüyorsa, sizi bir kulak burun boğaz uzmanına (KBB doktoru) yönlendirecektir. Bu doktor, burun pasajlarınızı ve baş ve boyun bölgesinin geri kalanını dikkatle inceleyecektir.
Ayrıca, burun geçitlerini, boğazı, dili ve ağız bölgelerini bir baş lambası ve küçük aynalarla (dolaylı endoskopi) veya burundan geçirilen ince, esnek, ışıklı bir tüp olan bir burun endoskopu ile inceleyebilir. Anormal bir alan görülürse, endoskopi sırasında bir biyopsi (doku örneği) alınabilir.
Burun boşluğu veya paranazal sinüs kanseri olan kişilerde, baş ve boyun bölgesinde diğer kanser türlerine yakalanma riski daha yüksektir. Bu nedenle, baş ve boynun tüm bölgeleri kanser belirtileri açısından dikkatle incelenecektir.
Görüntüleme Testleri
Görüntüleme testleri, vücudunuzun içinin resimlerini oluşturmak için x-ışınları, manyetik alanlar veya radyoaktif maddeler kullanır. Görüntüleme testleri, burun boşluğu veya paranazal sinüs kanserlerini teşhis etmek için kullanılmaz, ancak bir kanser teşhisi öncesinde ve sonrasında çeşitli nedenlerle yapılabilir, örneğin:
- Kanserden şüphelenildiğinde araştırma yapmak için
- Bir tümörün biyopsi ile güvenli bir şekilde alınıp alınamayacağını görmek için (aşırı kanama olmadan)
- Kanserin ne kadar yayıldığını (metastaz yapıp yapmadığını) öğrenmek için
- Kanserin cerrahi olarak çıkarılıp çıkarılamayacağını görmek için
- Tedavinin işe yarayıp yaramadığını belirlemek için
- Tedaviden sonra kanserin geri gelip gelmediğine dair belirtiler aramak için
X-ışınları
Baş bölgesinin, özellikle sinüslerin röntgenleri, sinüslerde sıvı veya kitle olup olmadığını gösterebilir (normal sinüsler hava ile dolu olmalıdır). Bu durum, bir sorunun olduğunu düşündürebilir, ancak bu bir tümör olmayabilir. Çoğu zaman, anormal görünümlü bir sinüs röntgeni, bir enfeksiyonun varlığına işaret eder. Sinüs röntgenleri genellikle yapılmaz, çünkü birçok doktor, x-ışınlarından daha ayrıntılı bir görüntü veren bir bilgisayarlı tomografi (BT) taraması yapmayı tercih eder.
Eğer burun boşluğu veya paranazal sinüs kanseri teşhisi konduysa, kanserin akciğerlere yayılıp yayılmadığını öğrenmek için göğüs röntgeni de yapılabilir; bu, boyundaki lenf düğümleri dışında en yaygın yayılma alanıdır.
Bilgisayarlı Tomografi (BT) Taraması
BT taraması (veya CAT taraması), vücudunuzun içinin ayrıntılı kesitsel görüntülerini oluşturmak için x-ışınları kullanır. Bu test, burun boşluğu ve paranazal sinüs kanserlerini bulmada, tümörün boyutunu ölçmede, yakındaki dokulara yayılıp yayılmadığını ve boyundaki lenf düğümlerine yayılıp yayılmadığını göstermede çok yararlıdır. BT taramasında kemik detayları iyi görünür ve bir tümörün etrafındaki kemiğe zarar verip vermediğini gösterebilir. Kanserin akciğerlere yayılıp yayılmadığını görmek için göğüs BT taraması da kullanılabilir.
Manyetik Rezonans Görüntüleme (MR) Taraması
BT taramaları gibi, MR taramaları da vücudun ayrıntılı görüntülerini gösterir. Ancak MR taramaları, x-ışınları yerine radyo dalgaları ve güçlü mıknatıslar kullanır. MR taramaları, burun boşluğu ve paranazal sinüs kanserlerine bakmada çok yardımcıdır. MR taramaları, bir değişikliğin sıvı mı yoksa tümör mü olduğunu belirlemede BT taramalarından daha iyidir. Bazen doktorun, bir kitlenin kanser olup olmadığını anlamasına yardımcı olabilirler. Ayrıca bir tümörün göz küresi, beyin veya kan damarları gibi yakındaki yumuşak dokulara yayılıp yayılmadığını da gösterebilirler.
Pozitron Emisyon Tomografi (PET) Taraması
Bir PET taraması, kanser hücrelerinde birikme eğiliminde olan hafif radyoaktif bir şeker formu (florodeoksiglukoz veya FDG olarak bilinir) kullanır. Bu radyoaktif şeker, kanınıza enjekte edilir ve daha sonra vücudunuzda radyoaktifliğin toplandığı yerlerin resimlerini oluşturmak için özel bir tarayıcı kullanılır.
Bir PET taraması, kanserin yayılabileceği olası bölgeleri aramak için veya bir BT veya MR taraması belirgin bir tümör göstermediğinde kullanılabilir. Bu test ayrıca, başka bir görüntüleme testinde görülen bir değişikliğin kanser olup olmadığını anlamak için de kullanılabilir.
PET/BT Taraması
Bir PET taraması genellikle BT taraması ile aynı anda yapılır ve her iki taramayı aynı anda yapabilen bir makine kullanılır. Bu, doktorun PET taramasındaki yüksek radyoaktivite alanlarını, BT taramasının ayrıntılı görüntüleriyle karşılaştırmasına olanak tanır.
Kemik Taraması
Bir kemik taraması için, düşük seviyeli radyoaktif bir madde kanınıza enjekte edilir ve anormal kemik bölgelerinde toplanır. Bir kemik taraması, kanserin kemiklere yayılıp yayılmadığını gösterebilir. Bu test genellikle gerekli değildir çünkü PET taramaları genellikle kanserin kemiklere yayılıp yayılmadığını gösterebilir.
Biyopsi
Biyopsi sırasında doktor, şüpheli bölgeden küçük bir doku örneği alır ve laboratuvarda yakından incelenir. Bu, burun boşluğu veya paranazal sinüs kanseriniz olup olmadığını kesin olarak bilmenin tek yoludur. Kanser bulunursa, laboratuvarda yapılan testler, kanserin türünü ve ne kadar agresif olduğunu (ne kadar hızlı büyüyüp yayılacağını) gösterebilir. Bu bilgiler, en iyi tedavi planını belirlemeye yardımcı olmak için gereklidir.
Doktorlar, biyopsinin nereden ve nasıl yapılacağını belirlerken tümörün bulunduğu yer ve çevresindeki kan damarlarına yakından bakarlar.
Biyopsiler genellikle doktorun ofisinde veya klinikte yapılır. Bölgeyi uyuşturmak için ilaçlar kullanılır. Tümör erişilmesi zor bir yerdeyse veya çok fazla kanama riski varsa, biyopsi ameliyathanede yapılacaktır. Burun boşluğu veya paranazal sinüs kanserini teşhis etmek için birçok biyopsi türü kullanılabilir ve aşağıda açıklanmıştır. Biyopsi ve Sitoloji Numunelerinin Test Edilmesi bölümüne bakarak daha fazla bilgi edinebilirsiniz.
İnce İğne Aspirasyon (İİA) Biyopsisi
Bu biyopsi türünde, doktor, hücreleri ve/veya birkaç damla sıvıyı almak için ince, içi boş bir iğneyi doğrudan bir tümöre veya lenf düğümüne sokar. Doktor, bu işlemi birkaç örnek almak için tekrar edebilir. Hücreler daha sonra laboratuvarda yakından incelenebilir ve kanser olup olmadığı belirlenebilir.
İİA biyopsisi, boyundaki şişmiş lenf düğümleri olan hastalarda sıkça kullanılır. Bu hastalarda İİA biyopsisi, lenf düğümü şişliğinin kanserden mi yoksa enfeksiyondan mı kaynaklandığını gösterebilir. Eğer İİA biyopsisi kanser göstermiyorsa, bu sadece o lenf düğümünde kanser bulunmadığı anlamına gelir. Başka yerlerde hala kanser olabilir. Burun boşluğu veya paranazal sinüs kanseriyle ilgili semptomlar yaşıyorsanız, semptomların nedenini bulmak için başka testler de yapılması gerekebilir.
İİA biyopsileri, zaten burun boşluğu veya paranazal sinüs kanseri teşhisi konmuş bazı hastalarda da yararlı olabilir. Eğer kişinin boynunda bir kitle varsa, İİA bu kitlenin kanser olup olmadığını gösterebilir. İİA, ayrıca ameliyat ve/veya radyasyon tedavisi ile tedavi edilmiş hastalarda, tedavi edilen bölgede bir boyun kütlesinin nedbeyi mi yoksa kanserin geri gelip gelmediğini mi (nüks) belirlemek için kullanılabilir.
İnsizyonel ve Eksizyonel Biyopsiler
Bu tür biyopsiler, küçük cerrahi işlemlerle tümörün daha büyük bir kısmını çıkarır. Bunlar, burun ve paranazal sinüs tümörleri için yapılan biyopsilerin en yaygın türleridir. Burundaki tümörlerin biyopsisi, burna yerleştirilen özel aletler kullanılarak yapılabilir. Kafatasının derinliklerindeki tümörlerin biyopsisi, daha karmaşık bir prosedür gerektirebilir (aşağıya bakınız).
Bir insizyonel biyopsi için, cerrah tümörün küçük bir parçasını keser. Eksizyonel biyopside ise tüm tümör çıkarılır. Her iki durumda da biyopsi örneği, test edilmek üzere laboratuvara gönderilir.
Endoskopik ve Açık Biyopsi
Kafatasının derinlerindeki tümörler için biyopsinin nasıl yapılacağı, tümörün yerleşimine ve boyutuna bağlıdır.
Endoskopik Biyopsi
Nazal pasajların derinlerinde bulunan bazı tümörlere, ince, esnek ışıklı bir tüp olan bir endoskop kullanılarak ulaşılabilir. Uzun, ince cerrahi aletler, bir biyopsi örneği almak için endoskop aracılığıyla geçirilebilir.
Açık (Cerrahi) Biyopsi
Sinüslerin içindeki tümörler için, doktorun burun yanındaki cildi ve alttaki kemikleri keserek tümöre ulaşması gerekebilir. Bu operasyonlar, Burun Boşluğu ve Paranazal Sinüs Kanserinde Cerrahi bölümünde daha ayrıntılı olarak ele alınmıştır.
Laboratuvarda Biyopsi Örneklerinin Test Edilmesi
Biyopsi örnekleri (endoskopi veya cerrahi işlemlerden alınan), laboratuvarda yakından incelenmek üzere gönderilir. Kanser bulunursa, biyopsi örnekleri üzerinde daha fazla laboratuvar testi yapılarak kanseri daha iyi sınıflandırmaya ve belirli tedavi seçeneklerini bulmaya yardımcı olabilir.
Tümör Hücrelerinde Belirli Proteinler İçin Testler
Eğer kanser yayılmışsa (metastaz yapmışsa) veya geri gelmişse, doktorlar muhtemelen kanser hücrelerinde belirli proteinleri arayacaklardır. Örneğin, kanser hücreleri, bazı immünoterapi ilaçlarına daha olası bir yanıtı tahmin edebilecek PD-L1 proteini için test edilebilir.
Tedavi Öncesi Diğer Testler
Burun boşluğu veya paranazal sinüs kanseri teşhisi konmuş kişilerde başka testler de yapılabilir. Bu testler, kanseri teşhis etmek için kullanılmaz, ancak kişinin ameliyat veya kemoterapi gibi belirli tedavilere uygun olup olmadığını görmek için yapılabilir.
Sigara Bırakmak
Burun boşluğu veya paranazal sinüs kanseri için herhangi bir tedavi öncesinde sigarayı bırakmak çok önemlidir. Eğer teşhis konulmadan önce sigarayı bıraktıysanız, tedavi sırasında tekrar başlamamanız önemlidir. Tedavi sırasında sigara içmek, radyasyon tedavisine zayıf bir yanıt, kötü yara iyileşmesi, kemoterapiye karşı düşük tolerans ve ölüm riskinin artmasına neden olabilir.
Kan Testleri
Tam kan sayımı (CBC), kanınızdaki farklı kan hücresi türlerinin normal sayılara sahip olup olmadığını kontrol eder. Örneğin, kansız olup olmadığınızı (düşük kırmızı kan hücresi sayısı), kanama problemi yaşayıp yaşamayacağınızı (düşük kan trombosit sayısı) veya enfeksiyon riskinizin yüksek olup olmadığını (düşük beyaz kan hücresi sayısı nedeniyle) gösterebilir. Bu test, kemik iliği tarafından üretilen kan hücrelerinin sayısını azaltabilen birçok kanser ilacı nedeniyle tedavi sırasında düzenli olarak tekrarlanabilir. Kan kimyası test sonuçları, karaciğerinizin veya böbreklerinizin ne kadar iyi çalıştığını gösterebilir.
Ameliyat Öncesi
Ameliyat planlanmışsa, kalbinizin iyi çalıştığından emin olmak için bir elektrokardiyogram (EKG) de yapılabilir. Ameliyat olacak bazı kişilerde, akciğer testleri olarak bilinen pulmoner fonksiyon testleri (PFT'ler) gerekebilir.
Diş Muayenesi
Kanser bakım ekibiniz, herhangi bir radyasyon tedavisi almadan önce diş hekiminizi görmenizi isteyebilir, çünkü bu tedavi tükürük bezlerine zarar verebilir ve ağız kuruluğuna neden olabilir. Bu durum, çürük, enfeksiyon ve çene kemiğinin bozulma riskini artırabilir. Diş hekimi, radyasyon sırasında sorun yaratabileceğini düşündüğü bazı dişleri de çekebilir.
İşitme Testi
Burun boşluğu ve paranazal sinüs kanserinin tedavisinde en sık kullanılan kemoterapi ilacı olan sisplatin, işitmenizi etkileyebilir. Tedaviye başlamadan önce işitme testiniz (odyogram) yapılabilir. Eğer işitme sorununuz varsa, doktorunuz kemoterapi planınızı değiştirebilir.
Beslenme ve Konuşma Testleri
Kanser nedeniyle çok kilo kaybettiyseniz, tedavi öncesinde, tedavi sırasında ve sonrasında vücut ağırlığınızı ve protein seviyelerinizi olabildiğince normal tutmak amacıyla bir beslenme uzmanı tarafından beslenme durumunuz değerlendirilebilir. Ayrıca, kanserin bulunduğu yere bağlı olarak yutma ve konuşma yeteneğinizi test edecek bir konuşma terapistiyle görüşebilirsiniz. Kanser tedavisinden sonra normal şekilde yemek yiyip konuşabilmeniz için tedavi sırasında baş ve boyun bölgesindeki kasları güçlendirmek amacıyla size egzersizler verebilirler.
Burun Boşluğu ve Paranazal Sinüs Kanserlerinin Evreleri
Bir kişiye burun boşluğu veya paranazal sinüs kanseri teşhisi konulduktan sonra, doktorlar kanserin yayılıp yayılmadığını ve eğer yayılmışsa ne kadar ileri gittiğini anlamaya çalışırlar. Bu sürece evreleme denir. Kanserin evresi, vücuttaki kanser miktarını tanımlar. Bu, kanserin ne kadar ciddi olduğunu ve en iyi nasıl tedavi edilebileceğini belirlemeye yardımcı olur. Doktorlar ayrıca hayatta kalma istatistiklerini tartışırken kanserin evresini kullanırlar.
Burun boşluğu ve paranazal sinüs kanserlerinin en erken evresi, in situ karsinom (CIS) olarak da bilinen evre 0'dır. Diğer evreler I (1) ila IV (4) arasında değişir. Bazı evreler büyük harfler (A, B, vb.) kullanılarak daha fazla bölünür. Genel olarak, sayı ne kadar düşükse, kanser o kadar az yayılmış demektir. Evre IV gibi daha yüksek bir sayı, kanserin daha fazla yayıldığı anlamına gelir. Ve bir evrede, daha erken bir harf daha düşük bir evreyi ifade eder. Her ne kadar her kişinin kanser deneyimi benzersiz olsa da, benzer evrelere sahip kanserler genellikle benzer bir görünüme sahiptir ve genellikle aynı şekilde tedavi edilir.
Evre Nasıl Belirlenir?
Burun boşluğu ve paranazal sinüs kanserleri için en sık kullanılan evreleme sistemi, Amerikan Kanser Komitesi (AJCC) TNM sistemidir. Bu sistem, 3 ana bilgiye dayanır:
- Ana tümörün yayılımı (T): Tümör nerede? Yakındaki yapılara ne kadar yayılmış?
- Yakındaki lenf düğümlerine yayılma (N): Kanser boyundaki lenf düğümlerine yayılmış mı? Eğer yayılmışsa, kaç tanesi etkilenmiş, kanserin başladığı tarafta mı bulunuyorlar ve ne kadar büyükler?
- Uzak bölgelere yayılma (metastaz) (M): Kanser, akciğerler veya kemikler gibi vücudun uzak bölgelerine yayılmış mı?
T, N ve M harflerinin yanındaki sayılar veya harfler, bu faktörlerin her biri hakkında daha fazla ayrıntı sağlar. Yüksek sayılar, kanserin daha ileri aşamada olduğunu gösterir. Kanserin T, N ve M kategorileri belirlendikten sonra, bu bilgiler birleştirilerek evre gruplama sürecinde genel bir evre atanır. Daha fazla bilgi için Kanser Evreleme bölümüne bakabilirsiniz.
Burun boşluğu ve paranazal sinüs kanserlerine genellikle yapılan muayeneler, biyopsiler ve görüntüleme testlerinin (Burun Boşluğu ve Paranazal Sinüs Kanserleri için Testler bölümünde açıklandığı gibi) sonuçlarına dayanarak klinik bir evre verilir. Eğer ameliyat yapılmışsa, patolojik evre (cerrahi evre olarak da adlandırılır) belirlenebilir. Aşağıdaki evre tanımları, patolojik (cerrahi) tanımlamaları kullanır.
Burun boşluğu ve paranazal sinüs kanserlerinin evreleri, kanserin başladığı yere bağlı olarak biraz farklıdır. Bunlar şu şekilde gruplanır:
- Burun boşluğunda veya etmoid sinüste başlayan kanserler
- Maksiller sinüste başlayan kanserler
Burada açıklanan sistem, Ocak 2018'den itibaren geçerli olan en son AJCC sistemidir.
Burun boşluğu ve paranazal sinüs kanseri evrelemesi karmaşık olabilir. Kanserinizin evresi ve bunun sizin için ne anlama geldiği konusunda sorularınız varsa, doktorunuzdan bunu anlayabileceğiniz bir şekilde açıklamasını isteyin.
Burun boşluğu ve paranazal sinüsler hakkında daha fazla bilgi edinmek için 3D etkileşimli modeli keşfedin.
Burun boşluğu veya etmoid sinüs kanserinin aşamaları
| AJCC Evre | Evre Grubu | Evre Açıklaması |
| 0 | Tis N0 M0 | Tümör sadece burun boşluğu veya etmoid sinüsün iç yüzeyini kaplayan hücrelerin üst tabakasındadır ve daha derine büyümemiştir (Tis). Kanser, yakındaki lenf düğümlerine (N0) veya vücudun uzak bölgelerine (M0) yayılmamıştır. |
| I | T1 N0 M0 | Tümör daha derine büyümüştür, ancak yalnızca burun boşluğu veya etmoid sinüsün bir kısmındadır (T1). Kanser, yakındaki lenf düğümlerine (N0) veya vücudun uzak bölgelerine (M0) yayılmamıştır. |
| II | T2 N0 M0 | Tümör, burun boşluğu veya etmoid sinüsün birden fazla bölümüne büyümüştür ya da hem burun boşluğunda hem de etmoid sinüste bulunur (T2). Kanser, yakındaki lenf düğümlerine (N0) veya vücudun uzak bölgelerine (M0) yayılmamıştır. |
| III | T3 N0 M0 | Tümör, göz yuvasının yanına veya altına, ağız çatısına (damak), kribriform plakaya ve/veya maksiller sinüse büyümüştür (T3). Kanser, yakındaki lenf düğümlerine (N0) veya vücudun uzak bölgelerine (M0) yayılmamıştır. |
| T1-T3 N1 M0 | Tümör, burun boşluğu veya etmoid sinüsün dışına ve yakındaki yapılara yayılmış olabilir veya olmayabilir (T1-T3). Kanser, boynun aynı tarafındaki tek bir lenf düğümüne yayılmıştır ve çapı 3 cm'den büyük değildir (N1). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. | |
| IVA | T4a N0/N1 M0 | Tümör, göz yuvasının ön kısmına, burun veya yanak derisine, sfenoid sinüse, frontal sinüse veya yüzün belirli kemiklerine (pterygoid plakalar) büyümüştür (T4a). Bu, orta derecede ilerlemiş yerel hastalık olarak bilinir. Kanser, yakındaki lenf düğümlerine (N0), ya da boynun aynı tarafındaki tek bir lenf düğümüne yayılmıştır (N1). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. |
| T1-T4a N2 M0 | Tümör, burun boşluğu veya etmoid sinüsün dışına yayılmış olabilir veya olmayabilir (T1-T4a). Kanser, N2 olarak tanımlanır: Boynun aynı tarafında, çapı 3 cm'den büyük ancak 6 cm'den küçük bir lenf düğümüne yayılmış; ya da boynun aynı tarafında birden fazla lenf düğümüne yayılmış ve bunların hiçbiri çapı 6 cm'den büyük değil; ya da boynun diğer tarafındaki en az bir lenf düğümüne yayılmış ve çapı 6 cm'den büyük değil; ya da aynı tarafında bir lenf düğümüne yayılmış ve çapı 3 cm'den küçük ancak lenf düğümünün dışına büyümüş (ekstranodal yayılım). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. | |
| IVB | T4b Any N M0 | Tümör, göz yuvasının arkasına, beyine, dura mater'e (beyni kaplayan doku), kafatasının bazı kısımlarına, belirli kranial sinirlere veya nazofarinkse büyümüştür (T4b). Bu, çok ileri yerel hastalık olarak bilinir. Kanser, yakındaki lenf düğümlerine yayılmış olabilir veya olmayabilir (Any N). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. |
| Any T N3 M0 | Tümör, burun boşluğu veya etmoid sinüsün dışına yayılmış olabilir veya olmayabilir (Any T). Kanser, N3 olarak tanımlanır: Çapı 6 cm'den büyük en az bir lenf düğümüne yayılmış; ya da tümörle aynı tarafta bulunan çapı 3 cm'den büyük ve lenf düğümünün dışına büyümüş bir lenf düğümüne yayılmış; ya da çok sayıda lenf düğümüne yayılmış (aynı taraf veya diğer taraf). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. | |
| IVC | Any T Any N M1 | Tümör, burun boşluğu veya etmoid sinüsün dışına yayılmış olabilir veya olmayabilir (Any T). Kanser, yakındaki lenf düğümlerine yayılmış olabilir veya olmayabilir (Any N). Kanser, vücudun uzak bölgelerine yayılmıştır (M1). |
*Aşağıdaki ek kategoriler yukarıdaki tabloda listelenmemiştir:
- TX: Ana tümör, bilgi eksikliği nedeniyle değerlendirilemez.
- NX: Bölgesel lenf düğümleri, bilgi eksikliği nedeniyle değerlendirilemez.
Maksiller sinüs kanserinin evreleri
| AJCC Evre | Evre Grubu | Evre Açıklaması |
| 0 | Tis N0 M0 | Tümör sadece maksiller sinüsün iç yüzeyini kaplayan hücrelerin üst tabakasındadır ve daha derine büyümemiştir (Tis). Kanser, yakındaki lenf düğümlerine (N0) veya vücudun uzak bölgelerine (M0) yayılmamıştır. |
| I | T1 N0 M0 | Tümör daha derine büyümüştür, ancak sadece sinüsün dokusunu (mukoza) etkiler ve kemiğe yayılmamıştır (T1). Kanser, yakındaki lenf düğümlerine (N0) veya vücudun uzak bölgelerine (M0) yayılmamıştır. |
| II | T2 N0 M0 | Tümör, sinüsün arka kısmındaki kemik hariç, sinüsün bazı kemiklerine büyümeye başlamıştır (T2). Kanser, yakındaki lenf düğümlerine (N0) veya vücudun uzak bölgelerine (M0) yayılmamıştır. |
| III | T3 N0 M0 | Tümör, sinüsün arka kısmındaki kemiğe (posterior duvar), etmoid sinüse, derialtı dokularına veya göz yuvasının yanına veya altına büyümüştür (T3). Kanser, yakındaki lenf düğümlerine (N0) veya vücudun uzak bölgelerine (M0) yayılmamıştır. |
| T1-T3 N1 M0 | Tümör, maksiller sinüsün hemen dışındaki yapılara yayılmış olabilir veya olmayabilir (T1-T3). Kanser, boynun aynı tarafındaki tek bir lenf düğümüne yayılmıştır ve çapı 3 cm'den büyük değildir (N1). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. | |
| IVA | T4a N0/N1 M0 | Tümör, yanağın derisine, göz yuvasının ön kısmına, burnun üst kısmındaki kemiğe (kribriform plaka), sfenoid sinüse, frontal sinüse veya yüzün belirli kısımlarına (pterygoid plakalar veya infratemporal fossa) büyümüştür (T4a). Bu, orta derecede ilerlemiş yerel hastalık olarak bilinir. Kanser, yakındaki lenf düğümlerine (N0), ya da boynun aynı tarafındaki tek bir lenf düğümüne yayılmıştır (N1). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. |
| T1-T4a N2 M0 | Tümör, maksiller sinüsün dışındaki yapılara yayılmış olabilir veya olmayabilir (T1-T4a). Kanser, N2 olarak tanımlanır: Boynun aynı tarafında, çapı 3 cm'den büyük ancak 6 cm'den küçük bir lenf düğümüne yayılmış; ya da boynun aynı tarafında birden fazla lenf düğümüne yayılmış ve bunların hiçbiri çapı 6 cm'den büyük değil; ya da boynun diğer tarafındaki en az bir lenf düğümüne yayılmış ve çapı 6 cm'den büyük değil; ya da aynı tarafında bir lenf düğümüne yayılmış ve çapı 3 cm'den küçük ancak lenf düğümünün dışına büyümüş (ekstranodal yayılım). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. | |
| IVB | T4b Any N M0 | Tümör, burun boşluğunun arkasındaki boğaza (nazofarinks), göz yuvasının arkasına, beyne, dura mater'e (beyni kaplayan doku), kafatası tabanının bazı kısımlarına (orta kraniyal fossa veya clivus) veya belirli kranial sinirlere büyümüştür (T4b). Bu, çok ileri yerel hastalık olarak bilinir. Kanser, yakındaki lenf düğümlerine yayılmış olabilir veya olmayabilir (Any N). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. |
| Any T N3 M0 | Tümör, maksiller sinüsün dışındaki yapılara yayılmış olabilir veya olmayabilir (Any T). Kanser, N3 olarak tanımlanır: Çapı 6 cm'den büyük en az bir lenf düğümüne yayılmış; ya da tümörle aynı tarafta bulunan çapı 3 cm'den büyük ve lenf düğümünün dışına büyümüş bir lenf düğümüne yayılmış; ya da çok sayıda lenf düğümüne yayılmış (aynı taraf veya diğer taraf). Kanser, vücudun uzak bölgelerine (M0) yayılmamıştır. | |
| IVC | Any T Any N M1 | Tümör, maksiller sinüsün dışındaki yapılara yayılmış olabilir veya olmayabilir, ve vokal kordları etkileyebilir veya etmeyebilir (Any T). Kanser, yakındaki lenf düğümlerine yayılmış olabilir veya olmayabilir (Any N). Kanser, vücudun uzak bölgelerine yayılmıştır (M1). |
*Aşağıdaki ek kategoriler yukarıdaki tabloda listelenmemiştir:
- TX: Ana tümör, bilgi eksikliği nedeniyle değerlendirilemez.
- NX: Bölgesel lenf düğümleri, bilgi eksikliği nedeniyle değerlendirilemez.
Burun Boşluğu ve Paranazal Sinüs Kanserleri için Hayatta Kalma Oranları
Hayatta kalma oranları, aynı tür ve evredeki kansere sahip kişilerin belirli bir süre (genellikle 5 yıl) sonra hala hayatta olan yüzdeyi size bir fikir olarak verebilir. Bu oranlar, ne kadar yaşayacağınızı size söyleyemez, ancak tedavinizin ne kadar başarılı olma olasılığı hakkında daha iyi bir anlayış sağlayabilir.
Unutmayın ki hayatta kalma oranları tahminidir ve genellikle belirli bir kanseri olan çok sayıda insanın önceki sonuçlarına dayanır, ancak bu oranlar herhangi bir bireyin durumunda ne olacağını tahmin edemez. Bu istatistikler kafa karıştırıcı olabilir ve daha fazla soruya yol açabilir. Doktorunuz, durumunuzla ilgili bilgilere sahiptir; bu sayıların size nasıl uygulanabileceğini sormaktan çekinmeyin.
5 Yıllık Göreceli Hayatta Kalma Oranı Nedir?
Göreceli hayatta kalma oranı, aynı tür ve evredeki kansere sahip kişileri genel popülasyondaki insanlarla karşılaştırır. Örneğin, burun boşluğu veya paranazal sinüs kanserinin belirli bir evresi için 5 yıllık göreceli hayatta kalma oranı %80 ise, bu, bu kansere sahip kişilerin, tanı konulduktan sonra en az 5 yıl boyunca hayatta kalma olasılıklarının kansere sahip olmayan insanlara göre ortalama olarak %80 olduğunu gösterir.
Bu Hayatta Kalma Oranı Sayıları Nereden Gelir?
Amerikan Kanser Derneği, farklı kanser türleri için hayatta kalma istatistikleri sağlamak amacıyla Ulusal Kanser Enstitüsü (NCI) tarafından sürdürülen Surveillance, Epidemiology, and End Results (SEER) veritabanından gelen bilgilere güvenmektedir.
SEER veritabanı, burun boşluğu ve paranazal sinüs kanseri için 5 yıllık göreceli hayatta kalma oranlarını, kanserin ne kadar yayıldığına dayanarak izler. Ancak SEER veritabanı, kanserleri AJCC TNM evrelerine (evre I'den IV'e) göre sınıflandırmaz. Bunun yerine kanserleri lokalize, bölgesel ve uzak evreler olarak gruplandırır:
- Lokalize: Kanserin burun boşluğu (veya paranazal sinüs) dışına yayıldığına dair hiçbir belirti yoktur.
- Bölgesel: Kanser, burun boşluğunun (veya paranazal sinüsün) dışına yakındaki yapılara veya lenf düğümlerine yayılmıştır.
- Uzak: Kanser, akciğerler gibi vücudun uzak bölgelerine yayılmıştır.
Burun Boşluğu ve Paranazal Sinüs Kanserleri için 5 Yıllık Göreceli Hayatta Kalma Oranları
Bu sayılar, 2012 ve 2018 yılları arasında burun boşluğu veya paranazal sinüs kanseri teşhisi konan kişilerden alınmıştır.
SEER Evresi | 5 Yıllık Göreceli Hayatta Kalma Oranı |
Lokalize | %86 |
Bölgesel | %52 |
Uzak | %43 |
Tüm SEER Evreleri Birleşik | %59 |
Sayıları Anlamak
- Bu sayılar yalnızca kanserin ilk teşhis edildiği evreye uygulanır. Kanserin büyümesi, yayılması veya tedaviden sonra geri gelmesi durumunda geçerli değildir.
- Bu sayılar her şeyi kapsamaz. Hayatta kalma oranları, kanserin ne kadar yayıldığına göre gruplandırılır. Ancak, yaşınız ve genel sağlığınız, sahip olduğunuz burun boşluğu veya paranazal sinüs kanseri türü ve kanserin tedaviye nasıl yanıt verdiği gibi diğer faktörler de bu konuda önemli bir rol oynayabilir.
- Günümüzde burun boşluğu veya paranazal sinüs kanseri teşhisi konan kişiler, bu sayılardan daha iyi bir görünüme sahip olabilirler. Tedaviler zamanla gelişir ve bu sayılar, en az 5 yıl önce teşhis edilen ve tedavi edilen kişilere dayanmaktadır.
Burun Boşluğu ve Paranazal Sinüs Kanserleri Hakkında Sorulacak Sorular
Doktorunuz ve kanser bakım ekibinizle dürüst ve açık tartışmalar yapmanız önemlidir. Onlar, bilinçli tedavi kararları alabilmeniz için tüm sorularınızı yanıtlamak isterler. İşte bazı sorular:
Size Burun Boşluğu veya Paranazal Sinüs Kanseri Teşhisi Konulduğunda
- Kanserim nerede bulunuyor?
- Hangi tür burun boşluğu veya paranazal sinüs kanserine sahibim?
- Teşhis ve tedavi masrafları ile sigorta kapsamı konusunda endişelerim varsa, bana kim yardımcı olabilir?
- Kanserim başladığı yerin ötesine yayıldı mı?
- Kanserimin evresi nedir ve bu ne anlama geliyor?
- Tedaviye karar vermeden önce başka testlere ihtiyacım olacak mı?
- Başka doktorları veya uzmanları görmem gerekecek mi?
Burun Boşluğu veya Paranazal Sinüs Kanseri için Bir Tedavi Planı Belirlerken
- Bu tür kanseri tedavi etme konusunda ne kadar deneyiminiz var?
- Tedavi seçeneklerim nelerdir?
- Ne öneriyorsunuz ve neden?
- Tedavimin bir parçası olarak ameliyat gerekiyorsa, hangi tür ameliyatı öneriyorsunuz? Yeniden yapılandırma ameliyatına da ihtiyacım olacak mı? Yeniden yapılandırma için hangi seçeneklere sahibim?
- Ameliyat yemek yememi, konuşmamı veya görmemi zorlaştıracak mı?
- Tedavinin amacı nedir?
- Bu tedavi seçenekleriyle bu kanserden kurtulma olasılığım nedir?
- Tedaviye karar vermem ne kadar hızlı olmalı?
- Tedaviye hazır olmak için ne yapabilirim?
- Tedavi ne kadar sürecek? Neler yapılacak?
- Tedaviyi nerede alacağım?
- Tedavi günlük aktivitelerimi etkileyecek mi? Tam zamanlı çalışmaya devam edebilir miyim?
- Önerdiğiniz tedavilerin ne gibi riskleri veya yan etkileri vardır? Ne kadar sürecekler?
- Yan etkileri önlemek veya azaltmak için ne yapabilirim?
- İkinci bir görüş almalı mıyım? Bunu nasıl yapabilirim? Birini önerebilir misiniz?
- Bu tedavi görünüşümü değiştirecek mi?
- Tedavi işe yaramazsa veya kanser tedaviden sonra geri dönerse (nüks), hangi seçeneklere sahip olacağım?
- Tedaviye gidip gelme konusunda sorun yaşarsam ne yapabilirim?
- Uygun olabileceğim klinik denemeleri biliyor musunuz?
Burun Boşluğu veya Paranazal Sinüs Kanseri Tedavisi Sırasında
Tedavi başladıktan sonra, ne beklemeniz gerektiğini ve nelere dikkat etmeniz gerektiğini bilmeniz önemlidir. Tüm bu sorular sizin için geçerli olmayabilir, ancak uygun olanları sormak faydalı olabilir.
- Tedavinin işe yaradığını nasıl anlayacağım?
- Yan etkileri yönetmeme yardımcı olacak bir şey yapabilir miyim?
- Hangi belirtileri veya yan etkileri size hemen bildirmeliyim?
- Geceleri, tatillerde veya hafta sonlarında size nasıl ulaşabilirim?
- Tedavi sırasında ne yediğimi değiştirmem gerekecek mi?
- Yapabileceğim veya yiyebileceğim şeyler konusunda herhangi bir kısıtlama var mı?
- Tedavi sırasında egzersiz yapabilir miyim? Eğer öyleyse, hangi tür egzersizleri yapmalıyım ve ne sıklıkla?
- Kendimi bunalmış, depresif veya sıkıntılı hissetmeye başlarsam bir ruh sağlığı uzmanı önerir misiniz?
- Ailem uzakta ise tedavi sırasında ne tür sosyal destekler mevcut?
Burun Boşluğu veya Paranazal Sinüs Kanseri Tedavisinden Sonra
- Tedaviden sonra özel bir diyete ihtiyacım olacak mı?
- Konuşma ve yutma yeteneğimi değerlendirmek için bir uzmana görünmem gerekecek mi?
- Yapabileceklerim konusunda herhangi bir kısıtlama var mı?
- Hangi belirtilere dikkat etmeliyim?
- Şimdi hangi tür egzersiz yapmalıyım?
- Ne sıklıkla takip muayeneleri ve görüntüleme testleri yaptırmam gerekecek?
- Bir sonraki testlerim ne zaman yapılmalı?
- Kan testlerine ihtiyacım olacak mı?
- Kanserin geri gelip gelmediğini nasıl anlayacağız? Nelere dikkat etmeliyim?
- Kanser geri dönerse seçeneklerim neler olacak?
Bu örnek soruların yanı sıra, kendi sorularınızı da yazmayı unutmayın. Örneğin, iyileşme süreleri hakkında daha fazla bilgi isteyebilir ve bu bilgiyi iş veya aktivite programınızı planlamak için kullanabilirsiniz.
Doktorların bilgi verebilecek tek kişi olmadığını unutmayın. Hemşireler ve sosyal hizmet uzmanları gibi diğer sağlık profesyonelleri de bazı sorularınızı yanıtlayabilir.
Eğer burun boşluğu veya paranazal sinüs kanseri teşhisi konduysa, kanser bakım ekibiniz sizinle tedavi seçeneklerinizi tartışacaktır. Her bir seçeneği dikkatlice düşünmeniz önemlidir. Her tedavi seçeneğinin yararlarını, olası riskler ve yan etkilerle karşılaştırmak isteyeceksiniz.
Burun Boşluğu ve Paranazal Sinüs Kanserleri için Cerrahi Tedavi
Baş ve boyun kanserlerini cerrahi olarak tedavi eden merkezlerde tedavi edilen kişilerin daha uzun yaşama eğiliminde olduğunu gösteren çalışmalar vardır. Bu tür karmaşık ameliyatlar ve kanser uzmanları arasında koordinasyon gereksinimi nedeniyle, deneyimli cerrahlar tarafından tedavi edilmek, bu kanserlerde çok önemlidir.
Burun Boşluğu ve Paranazal Sinüs Kanseri Ameliyatından Önce Sigara Bırakma
Eğer sigara içiyorsanız, bırakmanız gerekmektedir. Kanser tedavisi sırasında sigara içmek, kötü yara iyileşmesi, daha fazla yan etki ve tedaviden daha az fayda sağlama ile ilişkilidir ve bu durum kanserin tekrar etme (nüks) riskini artırabilir. Tedavi sonrasında da sigara içmek, yeni bir kanser geliştirme riskini artırır. Sigarayı tamamen bırakmak, hayatta kalma şansınızı artırmanın en iyi yoludur. Bırakmak için asla geç değildir.
Burun Boşluğu veya Paranazal Sinüs Kanserini Tedavi Etmek için Ne Tür Ameliyatlar Yapılır?
Çoğu burun boşluğu veya paranazal sinüs kanserinde, kanserin çıkarılması (ve bazı çevre kemik veya yakın dokuların çıkarılması) tedavinin anahtar bir parçasıdır. Genellikle, cerrahi tedavi, radyoterapi ve/veya kemoterapi gibi diğer tedavilerle birlikte en iyi sonuçları elde etmek için kullanılır.
Burun boşluğu ve paranazal sinüsler, birçok önemli sinir, kan damarı ve diğer yapılarla yakındır. Beyin, gözler, ağız ve karotis arterleri (beyne kan sağlayan arterler) de yakın konumda olduğu için cerrahi planlama ve cerrahinin kendisi zor olabilir. Bu alanlardaki cerrahinin amacı, tüm tümörü ve çevresindeki küçük bir normal dokuyu çıkarırken, görünüm ve fonksiyonun (nefes alma, konuşma, çiğneme ve yutma gibi) mümkün olduğunca normal kalmasını sağlamaktır. Tümör çevresindeki alanın yeniden yapılandırılması ve/veya onarılması, cerrahi planın önemli bir parçasıdır ve plastik cerrahın yardımı gerekebilir.
Cerrahi Sınırlar (Marjinler)
Kanseri çıkarırken, cerrah aynı zamanda çevresindeki normal dokunun bir sınırını (marjini) da çıkarmaya çalışır. Çıkarılan doku, kenarlarda kanser hücrelerinin olup olmadığını görmek için laboratuvarda incelenir. Eğer kenarlarda kanser hücresi yoksa, kanserin negatif veya temiz marjinlerle çıkarıldığı söylenir. Negatif marjinler, geride kanser kalma olasılığının daha düşük olduğunu gösterir. Eğer kenarlarda kanser hücresi varsa, marjinler pozitif olarak değerlendirilir ve bu, geride kanser kalma olasılığının daha yüksek olduğunu gösterir. Genellikle bu durum, daha fazla cerrahi veya radyasyon gibi ek tedaviler gerektirir.
Burun Boşluğu Kanserleri için Cerrahi
Burun boşluğu kanserleri genellikle geniş lokal eksizyon adı verilen bir prosedürde çıkarılır. Bu, tümörün yanı sıra çevresindeki normal dokunun bir kısmının da çıkarılmasını içerir. Amaç, kanser hücrelerinin kalmaması için yeterli dokuyu çıkarmaktır.
Eğer tümör, burun boşluğunun ortasındaki ayırıcı duvarda (nazal septum) ise, bazen tüm septum veya büyük bir kısmı çıkarılabilir.
Eğer tümör burun boşluğunun yan duvarında ise, bu duvarın çıkarılması gerekebilir. Bu işlem genellikle "açık medial maksillektomi" olarak adlandırılır. Bu işlemde, cerrah genellikle burnun kenarına veya kenarına yakın bir yerden cildi keserek, burunun dışını diğer tarafa doğru katlar ve tümör üzerinde çalışır. Ardından, gerekli olduğunda kemiği ve yumuşak dokuyu keserek burun boşluğunun yan tarafı çıkarılır. Bazen, tümör belirli bir noktada ise, cerrah üst dudağın altından keserek tümöre ulaşabilir. Bu yaklaşımın avantajı, ciltte herhangi bir kesi ve dolayısıyla iz bırakmama ihtimalidir. Baş ve boyun cerrahınıza ameliyatınızın nasıl yapılacağını sorun.
Rekonstrüktif Cerrahi
Eğer kanser cilde ulaşmışsa veya dış burun dokularını derinlemesine işgal etmişse, burnun bir kısmı (veya tamamı) çıkarılabilir. Burnu yeniden yapmak için yüz veya diğer bölgelerden doku kullanılarak birçok yol vardır. Bazı durumlarda, burun yerine kozmetik bir protez (yapay malzemelerden yapılmış) kullanılabilir.
Paranazal Sinüs Kanserleri için Cerrahi
Paranazal sinüs tümörleri için yapılan ameliyatlar, tümörün türüne, yerine, boyutuna ve baş ile boyundaki diğer bölgelere yayılımına bağlı olarak değişir.
Eğer tümör küçükse ve/veya kanser değilse (benign) ve sadece etmoid sinüslerde bulunuyorsa, açık eksternal etmoidektomi yapılabilir. Bu ameliyatta, cerrah burnun üst kısmında, göz kapağının yanındaki cildi keser. Orbita (göz çukuru) ve burnun iç kısmındaki kemik çıkarılır ve etmoid sinüsler içerisindeki tümörlere ulaşılır.
Eğer tümör maksiller sinüse de yayılmışsa, açık maksillektomi yapılabilir. Maksillektominin türü, tümörün yerleşimine ve çevredeki dokulara yayılıp yayılmadığına bağlıdır. Cerrah, burnun kenarından kaş veya üst göz kapağından başlayarak, üst dudağa kadar veya üst dudak boyunca bir kesi yapabilir. Veya kesi üst dudağın altında yapılabilir. Maksiller sinüs çevresindeki kemikler kesilerek tüm tümör ve çevresindeki bazı dokular tek parça halinde çıkarılabilir. Bu işlem, sert damaktan (ağzın tavanı), ağızın bir yanındaki üst dişlerden, orbita (göz çukuru) kısmından veya elmacık kemiğinden ve/veya üst burnun kemikli kısmından kemik çıkarılmasını gerektirebilir.
Eğer kanser ileri evredeyse, kafatası tabanına veya beyine yayılmışsa ya da etmoid sinüslerde, frontal sinüslerde ve/veya sfenoid sinüslerde bulunuyorsa, açık kranyofasiyal rezeksiyon adı verilen bir ameliyat yapılabilir. Bu ameliyat, maksillektomiye benzer ancak cerrah ayrıca göz çukurunun üst kısımlarını ve kafatası tabanının ön kısmını da çıkarabilir. Bu, genellikle bir baş ve boyun cerrahı ile bir beyin cerrahından (beyin, omurilik ve diğer sinirler üzerinde çalışan cerrah) oluşan bir cerrahi ekibin yaptığı büyük bir operasyondur.
Rekonstrüktif Cerrahi: Ameliyat sırasında çıkarılan doku veya kemiğin miktarına bağlı olarak, ameliyat sonrası yemek yeme ve konuşmayı kolaylaştırmak için yumuşak doku flebi veya kemik grefti ile sert damağın rekonstrüksiyonu yapılabilir. Göz çukurunun rekonstrüksiyonu da göz protezi (cam göz veya yapay göz) yerleştirilmesine olanak sağlayabilir.
Endoskopik Cerrahi Nedir?
Bu tür cerrahide, cerrah, burnun içine yerleştirilen ışıklı ince, esnek bir tüp olan endoskop kullanarak burun boşluğuna veya sinüse ulaşır ve tümörü çıkarır. Bu şekilde, cerrah cilt ve kemiği kesmek zorunda kalmaz, bu da normal dokuya verilen zararı azaltır. Genel olarak, bu tür cerrahiden iyileşme süresi daha kısadır. Ve bu kanserlerin bazıları için, endoskopik cerrahi sonrası uzun vadeli sonuçlar, diğer açık cerrahiler kadar iyi olabilir.
Endoskopik cerrahi, yukarıda listelenen daha invaziv açık cerrahilerle birlikte veya tek başına da kullanılabilir. Bu durumda, sağlıklı dokulara verilen zararı sınırlamaya yardımcı olabilir. Ayrıca, doktorun tüm kanserin çıkarıldığından emin olmasına yardımcı olabilir (bu durum endoskopik destekli cerrahi olarak adlandırılabilir).
Endoskopik cerrahi genellikle küçük tümörler için kullanılır. Daha büyük tümörler için, daha büyük bir ameliyatı tolere edemeyecek kadar sağlığı kötü olan kişilerde tümörü kontrol etmeye yardımcı olması amacıyla kullanılabilir.
Burun ve sinüs kanserlerini çıkarmak için endoskopik yaklaşımlar daha yaygın hale gelmektedir, çünkü bu tekniklerde daha fazla cerrah eğitilmektedir. Bu yaklaşımlar, uzman merkezlerde deneyimli cerrah ekipler tarafından yapılmalıdır. Endoskopik cerrahiyi bir tedavi seçeneği olarak düşünüyorsanız, cerrahınızın eğitimi ve deneyimi hakkında sorular sormak, başarılı bir endoskopik cerrahinin anahtarıdır.
Burun Boşluğu veya Paranazal Sinüs Kanserlerinde Lenf Düğümlerinin Çıkarılması
Burun boşluğu veya paranazal sinüs kanserleri bazen boyundaki lenf düğümlerine yayılabilir. Kanserin evresine ve konumuna bağlı olarak, bu lenf düğümleri boyun diseksiyonu adı verilen bir ameliyatla çıkarılabilir.
Boyun Diseksiyonu Prosedürleri:
- Radikal Boyun Diseksiyonu (Kapsamlı Boyun Diseksiyonu): Boynun bir tarafındaki neredeyse tüm lenf düğümlerini, büyük kasları, sinirleri ve damarları çıkarır. Bu, boyun veya omzun hareket ettirilmesini zorlaştırabilir.
- Modifiye Radikal Boyun Diseksiyonu (Modifiye Kapsamlı Boyun Diseksiyonu): Çene kemiği ile köprücük kemiği arasındaki boynun bir tarafındaki lenf düğümlerinin çoğunu çıkarır, ancak sadece bazı kas ve sinir dokusu çıkarılır.
- Seçici Boyun Diseksiyonu: Daha sınırlıdır ve kanserin büyük olasılıkla yayıldığı boynun belirli bölgelerindeki sadece birkaç lenf düğümünü çıkarır.
Gastrostomi Tüpleri (Beslenme Tüpleri)
Burun boşluğu ve paranazal sinüs kanserleri, yeterli beslenmeyi sürdürmek ve sağlıklı bir kiloyu korumak için yeterli yiyeceği yutmayı zorlaştırabilir. Bu durum zayıflamanıza neden olabilir ve tedaviyi tamamlamanızı zorlaştırabilir.
Bu kanserlere sahip bazı kişiler, tedavi öncesinde bir beslenme tüpüne, genellikle gastrostomi tüpü (veya G-tüp) olarak adlandırılan bir tüpe ihtiyaç duyabilirler. Bir G-tüp, cildiniz ve karın kaslarınızdan (karın) geçerek doğrudan midenize yerleştirilen bir beslenme tüpüdür. Tüp genellikle ağızdan mideye indirilen esnek, ışıklı bir alet (endoskop) yardımıyla yerleştirilir. Bu işlem genellikle sedasyon altında yapılır. Eğer tüp üst endoskopi ile yerleştirilirse, percutan endoskopik gastrostomi veya PEG tüpü olarak adlandırılır. Bir diğer seçenek, tüpün bir operasyon sırasında yerleştirilmesidir. Yerine yerleştirildikten sonra, sıvı besinler ve ilaçlar doğrudan tüp aracılığıyla mideye verilebilir.
Gastrostomi tüpü genellikle sadece kısa bir süre için, kanser tedavisi sırasında yeterli beslenmeyi sağlamak amacıyla gereklidir. Tedavi sonrasında yeniden yutkunmaya başladığınızda, tüp genellikle çıkarılır. G-tüpüyle beslenmenizin büyük bir kısmını alsanız bile, yutkunmaya devam etmek önemlidir. Bu, kasların çalışmasını sürdürmenize yardımcı olur ve tedavi tamamlandıktan sonra normal yutkunma yeteneğinize geri dönme şansınızı artırır.
Burun Boşluğu veya Paranazal Sinüs Kanseri Ameliyatının Olası Riskleri ve Yan Etkileri
Her cerrahinin bazı riskleri vardır; bu riskler kan pıhtıları, enfeksiyonlar, anestezi (uyutma) ile ilgili komplikasyonlar, kötü yara iyileşmesi ve zatürreyi içerir. Bu riskler genellikle düşüktür, ancak daha karmaşık ameliyatlarda daha yüksektir. Nadir durumlarda, bazı kişiler ameliyatı hayatta atlatamayabilir.
Ameliyat sonrası ağrı yaygın bir yan etkidir. Ayrıca, burun drenajı ve kabuklanma da yaygındır. Bazen bu durum kötü kokabilir. Bu genellikle ameliyattan yaklaşık 6 ay sonra düzelmeye başlar, ancak radyoterapi alıyorsanız daha uzun sürebilir.
Büyük veya ulaşılması zor kanserler için yapılan cerrahiler çok karmaşık olabilir ve bu durumda yan etkiler enfeksiyon, burun kanamaları, yara izi, yemek yeme ve konuşma problemleri ile görme değişikliklerini içerebilir. Ameliyat ayrıca, burun veya yüz kemiklerinin çıkarılması gerektiğinde, kişiyi şekil bozukluğu açısından etkileyebilir.
Göz Değişiklikleri: Bu kanserler genellikle oldukça büyük olana kadar sorun yaratmazlar, bu nedenle çoğu zaman fark edildiklerinde veya belirtiler ortaya çıktığında göz veya göz çukuru (orbita) etkilenmiştir. Çoğu zaman göz kurtarılabilir, ancak bazen iyileşme şansını artırmak için tüm göz çukuru ve gözün çıkarılması gerekebilir.
Vücut İmajı: Cerrahiden kaynaklanan değişiklikler görünür olabilir ve bu prosedürler, insanların kendilerini nasıl gördüklerini büyük ölçüde etkileyebilir. Cerrah, ameliyat sonrası yüzün nasıl görüneceğini ve işlevini nasıl sürdüreceğini dikkate alacaktır. Ancak, gereken ameliyatın kapsamına bağlı olarak, ameliyattan sonra farklı görünebilirsiniz. Bu, burun kenarında basit bir izden, sinirlerin, kemiklerin veya diğer yapıların çıkarılması gerektiğinde büyük değişikliklere kadar değişebilir. Bu değişiklikler hakkında ameliyat öncesinde doktorunuzla konuşmanız önemlidir.
Doktorunuz bu değişikliklere hazırlanmanıza yardımcı olabilir. Ayrıca, rekonstrüktif cerrahi, doku greftleri veya protez (yapay yedek) gibi seçenekler hakkında da bilgi verebilirler. Örneğin, bir obturatör, burun ve ağızda işlevi geri kazandırmak için kullanılan özel yapım bir protezdir. Üst damağı değiştiren bir obturatör, normal konuşma ve yutma yeteneğinizi geri kazanmanıza yardımcı olabilir. Burunlar, plastikten yapılabilir, ciltle uyumlu hale getirilir ve yüze takılabilir. Tüm bu şeyler bir kişinin öz saygısına yardımcı olabilir.
Daha Ciddi Yan Etkiler ve Komplikasyonlar: Burun boşluğu ve paranazal sinüs bölgelerinde birçok önemli yapı olduğundan, bazı ameliyatlar körlük, beyin omurilik sıvısının sızması (beyin ve omuriliği çevreleyen sıvı), menenjit (beyin ve omuriliğin zarlarının iltihabı), yüzün orta kısmında zayıflık veya uyuşma, çene kaslarının spazmı ve ağız açmanın zorlaşması veya bir apse (enfeksiyon sonucu oluşan irin birikimi) gibi ciddi komplikasyonlara yol açabilir.
Burun Boşluğu veya Paranazal Sinüs Kanseri İçin Boyun Diseksiyonunun Olası Riskleri ve Yan Etkileri
Her türlü boyun diseksiyonunun en yaygın yan etkileri arasında kulağın uyuşması, kolu başın üzerine kaldırmada zayıflık, omuz ve boyun ağrısı, ve alt dudağın zayıflığı yer alır. Bu yan etkiler sinirlerin zarar görmesi sonucu ortaya çıkar. Seçici boyun diseksiyonundan sonra, genellikle birkaç ay içinde kol ve alt dudak zayıflığı geçer. Ancak, radikal boyun diseksiyonunun bir parçası olarak ya da tümör yayılımı nedeniyle bir sinir çıkarılmışsa, zayıflık kalıcı olur. Herhangi bir tür boyun diseksiyonundan sonra, fizyoterapistler hastaya boyun ve omuz hareketlerini iyileştirmek için egzersizler öğretebilirler.
Ameliyat sonrası bazı şişlikler normaldir ve zamanla geçmelidir. Lenf düğümleri çıkarıldığında, bu durum baş, yüz ve boyundan sıvı drenajını değiştirir. Sıvı olması gerektiği gibi drene olamayabilir. Bu, lenfödem olarak adlandırılan bu bölgelerde şişmeye neden olabilir. Bu yan etki, lenf nodu diseksiyonundan sonra, hatta birçok yıl sonra bile ortaya çıkabilir. Bu tür baş ve boyun bölgesindeki ödemle başa çıkmak için özel olarak eğitilmiş bir lenfödem terapistine yönlendirilebilirsiniz.
Burun Boşluğu ve Paranazal Sinüs Kanserlerinde Radyasyon Tedavisi
Araştırmalar, baş ve boyun kanserlerini radyasyonla tedavi eden merkezlerde tedavi gören kişilerin daha uzun yaşama eğiliminde olduğunu göstermiştir. Bu nedenle, karmaşık cerrahiler ve kanser uzmanları arasında tam bir tedavi planı oluşturma gereksinimi göz önünde bulundurulduğunda, bu tür kanserleri tedavi etme konusunda deneyimli radyasyon onkologları tarafından tedavi edilmek çok önemlidir.
Radyasyon tedavisi, kanser hücrelerini öldürmek için yüksek enerjili ışınlar veya parçacıklar kullanır. Burun ve paranazal sinüs kanserlerini tedavi ederken radyasyon çeşitli şekillerde kullanılabilir:
- Küçük burun boşluğu tümörleri olan kişilerde ana (birincil) tedavi olarak. Bu, cerrahiden daha az görünüm değişikliği yaratır.
- Sağlık durumu kötü olduğu için veya tümör ameliyatla çıkarılamayacak kadar ileri olduğu için cerrahi yapılamayan kişilerde ana tedavi olarak.
- Ameliyattan sonra (adjuvan tedavi olarak), ameliyat sırasında görünmeyen ve geride kalmış olabilecek küçük kanser alanlarını öldürmek için. Bu, bu tümörler için en yaygın tedavidir—önce ameliyat, ardından radyasyon (bazen kemoterapi ile birlikte verilir).
- Ameliyattan önce (neoadjuvan tedavi olarak) tümörü küçültmek ve ameliyatı kolaylaştırmak için. Kemoterapi ile birlikte de verilebilir.
- Kanserin baş ve boyun bölgesinin ötesine yayıldığında ağrı, kanama ve yutma güçlüğü gibi sorunları hafifletmek için. Bu, palyatif veya destekleyici tedavi olarak adlandırılır.
- Tedavi sonrası tekrar eden kanseri tedavi etmek için.
- Lenf düğümlerinde kanser hücresi yokmuş gibi görünse bile boyun bölgesindeki lenf düğümlerini tedavi etmek için. Ancak bu konuda tüm doktorlar hemfikir değildir.
İleri evre burun boşluğu veya paranazal sinüs tümörlerinde, radyasyonla birlikte kemoterapi uygulanır. Buna kemoradyasyon denir. Tek başına radyasyondan daha etkili olmasına rağmen, daha fazla yan etkiye de neden olur. (Daha fazla ayrıntı için Burun Boşluğu ve Paranazal Sinüs Kanseri İçin Kemoterapi bölümüne bakın.)
Bu bölgedeki radyasyon tedavisi dişlerinizi ve diş etlerinizi etkileyebilir. Radyasyon tedavisine başlamadan önce bir diş hekimine görünmeniz tavsiye edilir. Diş hekiminiz, tedavi öncesinde ağzınızın sağlıklı olduğundan emin olabilir. Tedavi sırasında enfeksiyon riskinizi artırabileceği için bazı dişlerin çıkarılmasını önerebilirler. Tedavi sırasında ve sonrasında, enfeksiyon veya diş ve kemik hasarı gibi ortaya çıkabilecek sorunları kontrol etmek ve tedavi etmek için diş hekiminiz yardımcı olabilir.
Burun Boşluğu ve Paranazal Sinüs Kanseri Tedavisi Öncesi Sigarayı Bırakın
Eğer sigara içiyorsanız, bırakmanız gerekmektedir. Sigara içmek, radyasyon tedavisi sırasında kanserin küçülme olasılığını azaltabilir, daha fazla yan etkiye neden olabilir ve radyasyon tedavisinden elde edilen yararı azaltabilir (bu da kanserin geri gelme riskini artırabilir). Tedaviden sonra sigara içmek, yeni bir kanser gelişme olasılığını da artırabilir. Sigara içmeyi tamamen bırakmak (tercihen tedavi başlamadan önce), hayatta kalma şansınızı artırmanın en iyi yoludur. Bırakmak için asla geç değildir. Yardım almak için Tütünü Bırakma Yolları bölümüne bakın.
Burun Boşluğu veya Paranazal Sinüs Kanserini Tedavi Etmek İçin Hangi Tür Radyasyon Terapisi Kullanılır?
Burun boşluğu ve paranazal sinüs kanserini tedavi etmek için kullanılabilecek radyasyon terapisi türleri şunlardır:
- Dış ışın radyasyon terapisi (EBRT)
- Brakiterapi (dahili radyasyon)
Dış Işın Radyasyon Terapisi
Burun boşluğu ve paranazal sinüs kanserlerini tedavi etmek için kullanılan ana radyasyon terapisi türü dış ışın radyasyon terapisidir. Dış ışın radyasyon terapisi, vücut dışındaki bir makineden gelen radyasyon ışınlarını kansere odaklar.
Bu tümörler, gözler, beyin, bezler, sinirler ve kan damarları gibi birçok önemli yapıya yakındır. Tedavileriniz başlamadan önce, radyasyon ekibi, radyasyon ışınlarının doğru açılarını ve uygun radyasyon dozunu belirlemek için bir BT taraması kullanarak dikkatli ölçümler yapacaktır. Başınızı, boynunuzu ve omuzlarınızı her tedavi için tam olarak aynı pozisyonda tutacak plastik örgüden yapılmış esnek ama sağlam bir baş ve boyun maskesi yapılabilir. Bu maske takıldığında bazı insanlar biraz sıkışmış hissedebilir ve tedavi sırasında rahatlamalarına yardımcı olacak ilaçlar istemeleri gerekebilir. Bazen maske çok sıkı olmaması için ayarlanabilir. Radyasyon onkoloğunuz bu seçenekleri sizinle tartışabilir. Ayrıca tedavi sırasında ağzınızda tutmanız için bir ısırma bloğu da yapılabilir.
Standart dış ışın radyasyon tedavisi, burun boşluğu ve paranazal sinüs kanserleri için günlük fraksiyonlar (dozlar) halinde, haftada 5 gün yaklaşık 6 ila 7 hafta boyunca verilir. Diğer radyasyon programları da kullanılabilir.
- Hiperfraksiyon: Hiperfraksiyon, biraz daha düşük bir radyasyon dozunun günde birden fazla kez (örneğin, 7 hafta boyunca günde iki kez) verilmesi anlamına gelir. Hiperfraksiyon, bu kanserler için radyasyon uygulamak için sıkça kullanılan bir programdır.
- Hızlandırılmış fraksiyon: Standart radyasyon dozunun her gün verilmesi, ancak normalde 7 hafta sürecek olan süreden daha kısa bir sürede (5 ila 6 hafta) verilmesidir. Örneğin, radyasyon 7 hafta boyunca haftada 5 gün yerine 5 hafta boyunca haftada 6 gün verilir.
Ayrıca, doktorların radyasyonu daha hassas bir şekilde odaklamasına yardımcı olan daha gelişmiş EBRT teknikleri de vardır:
- Üç Boyutlu Konformal Radyasyon Terapisi (3D-CRT): 3D-CRT, tümörün tam konumunu haritalamak için görüntüleme testlerinin ve özel bilgisayarların sonuçlarını kullanır. Ardından, birkaç radyasyon ışını şekillendirilir ve farklı açılardan tümöre yönlendirilir. Tek başına her bir ışın oldukça zayıftır, bu da geçtiği normal dokulara zarar verme olasılığını azaltır. Ancak ışınlar, tümörün olduğu yerde birleşerek yüksek bir radyasyon dozu verir.
- Yoğunluk Ayarlı Radyasyon Terapisi (IMRT): IMRT, 3D-CRT terapisinin gelişmiş bir formudur. IMRT, bu kanserler için dış ışın radyasyonu vermenin standart yoludur. Radyasyon verirken hastanın etrafında hareket eden bilgisayar kontrollü bir makine kullanır. Işınları şekillendirme ve onları çeşitli açılardan tümöre yönlendirme yanında, ışınların yoğunluğu (gücü) ayarlanabilir, bu da yakındaki normal dokulara ulaşan dozu sınırlayabilir. Bu, doktorun tümöre daha yüksek bir doz verebilmesine ve daha az yan etkiye sahip olmasına olanak tanıyabilir.
Proton Işını Radyasyon Terapisi
Proton ışını radyasyon terapisi, kansere proton ışınları yerine x-ışınları odaklar. X-ışınlarının aksine, protonlar belirli bir mesafeyi katettikten sonra hareket etmeyi bırakır. Böylece tümörün arkasındaki dokular radyasyondan neredeyse korunur ve tümörün önündeki dokular da tümörden daha az radyasyona maruz kalır. Bu, proton ışını radyasyonunun kansere radyasyon verirken yakındaki normal dokulara daha az zarar vermesini sağlar. Kritik yapılar yakın olduğundan, burun boşluğu veya paranazal sinüs tümörlerini tedavi etmek için proton ışını radyasyonu kullanılabilir. Ancak, uzun süreli yan etkileri değerlendirmek ve IMRT'den daha iyi olup olmadığını görmek için daha fazla çalışmaya ihtiyaç vardır.
Şu anda, proton ışını terapisi yaygın olarak bulunmamaktadır. Proton üretmek için gereken makineler çok pahalıdır ve Amerika Birleşik Devletleri'ndeki birçok merkezde bulunmamaktadır. Proton ışını radyasyonu, şu anda tüm sigorta şirketleri tarafından karşılanmayabilir.
Brakiterapi Brakiterapi (aynı zamanda iç radyasyon veya interstisyel radyasyon olarak da adlandırılır), radyasyon verme şeklinin başka bir yoludur. Radyoaktif malzeme, doğrudan kanserin içine veya yakınına yerleştirilir. Radyasyon, sadece çok kısa bir mesafe kat eder, bu da yakındaki normal dokulara verdiği zararı sınırlar. Bu iç radyasyon terapisi yöntemi, burun boşluğu ve paranazal sinüs kanserlerini tedavi etmek için EBRT ile birlikte kullanılabilir, ancak bu yaygın değildir. Yardımcı olup olmadığını ve nasıl en iyi şekilde kullanılacağını bilmek için daha fazla araştırma yapılması gerekmektedir.
Burun Boşluğu veya Paranazal Sinüs Kanserlerinde Radyasyon Tedavisinin Olası Yan Etkileri Nelerdir?
Radyasyon tedavisi görecekseniz, doktorunuza olası yan etkiler hakkında sormanız önemlidir, böylece ne bekleyeceğinizi bilebilir ve bunları yönetmenin yollarını bulabilirsiniz.
Yaygın yan etkiler, radyasyonun hedeflendiği yere bağlıdır ve şunları içerebilir:
- Tedavi edilen alandaki cilt problemleri, kızarıklıktan kabarma ve soyulmaya kadar değişebilir.
- Mide bulantısı
- İştahsızlık
- Yorgun veya halsiz hissetmek
- Yutma güçlüğü
- İşitme sorunları
- Kuru gözler veya ağız kuruluğu
- Ses kısıklığı
- Tat değişikliği
- Kemik ağrısı
- Kemik hasarı
- Beyin hasarı (nadir)
Bu yan etkilerin çoğu, tedavi sona erdiğinde yavaş yavaş geçer, ancak bazı yan etkiler kalıcı olabilir. Örneğin, gözünüz radyasyon ışınının yolunda ise, bu gözle görme şeklinizi değiştirebilir. Radyasyonun yan etkileri, kemoterapi aynı anda verildiğinde daha kötü olma eğilimindedir. Sahip olduğunuz yan etkiler hakkında doktorunuza bilgi verin, çünkü bunları hafifletmenin yolları genellikle vardır.
- Ağız yaraları: Baş, boyun ve boğaz bölgesine radyasyon tedavisi uygulanan kişilerde ağız ve boğazda ağrılı yaralar oluşabilir ve bu da yemek yemeyi ve içmeyi çok zorlaştırabilir. Bu, kilo kaybına ve kötü beslenmeye yol açabilir. Bazı kişiler, tedavi sırasında beslenmelerini sağlamak için bir beslenme tüpüne (gastrotomi veya G-tüpü olarak adlandırılır) ihtiyaç duyabilir. Ağız yaraları radyasyon durduktan sonra zamanla iyileşir, ancak bazı kişiler tedavi sona erdikten sonra bile yutma güçlüğü çekmeye devam edebilir. Kasları çalışır durumda tutmak ve tedavi sonrası normal şekilde yemek yeme şansınızı artırmak için yapabileceğiniz yutma egzersizlerini sormayı unutmayın.
- Burun boşluğunun daralması: Bazen, burun boşluğuna radyasyon uygulamak, boşluğun daralmasına veya burun boşluğu dokularının birbirine yapışmasına neden olabilir. Bu durum nefes almayı zorlaştırabilir. Pamuklu çubuğa sürülen vazelini burun içine nazikçe döndürmek veya tuzlu suyla burun içini yıkamak gibi basit teknikler, sıkışmış alanı biraz açmaya ve nefes almayı kolaylaştırmaya yardımcı olabilir.
- Ağız kuruluğu: Baş ve boyun bölgesine yöneltilen radyasyon, tükürük bezlerine zarar verebilir ve bu da zamanla düzelmeyen ağız kuruluğuna yol açabilir. Bu, rahatsızlığa ve yutma güçlüğüne neden olabilir. Ayrıca, diş çürüğüne ve çene kemiği hasarına yol açabilir. Boyun ve boğazına radyasyon uygulanan kişiler, ağız sağlıklarına dikkat etmeli ve düzenli olarak diş hekimine görünmelidir.
- Hormon sorunları: Hipofiz veya tiroid bezleri radyasyona maruz kalırsa, zarar görebilirler. Doktorunuz, bu bezlerin ne kadar iyi çalıştığını görmek için kan testleri yapacaktır. Sorunlar varsa ilaç almanız gerekebilir.
- Lenfödem: Radyasyon tedavisi gören bazı kişiler, radyasyon uygulanan baş ve boyun bölgelerinde lenfödem geliştirme riski altında olabilirler. Bu bölgeler şişebilir ve sertleşebilir. Kişi aynı zamanda ameliyat geçirmişse bu durum daha kötü olabilir. Bazen ilaçlar, fizyoterapi veya masaj terapisi yardımcı olabilir.
- Karotis arterine zarar: Boyun bölgesine radyasyon, tedaviden yıllar sonra felç riskini artırabilir. Bu durum, arterin daralması veya plakların artması gibi, kan akışını azaltabilecek sağlık sorunları nedeniyle olabilir. Sigara içen kişiler de risk altındadır. Bu nedenle bazı doktorlar, tedavi sonrası arterlerinizi izlemek için düzenli ultrasonlar planlayabilir.
Burun Boşluğu ve Paranazal Sinüs Kanserlerinde Kemoterapi
Kemoterapi (kemoterapi), anti-kanser ilaçlarının bir damara enjekte edilmesi veya ağız yoluyla alınmasıyla yapılan bir tedavidir. Bu ilaçlar kana girer ve vücudun çoğu bölgesine ulaşır.
Eğer sigara içiyorsanız, bırakmalısınız. Kemoterapi tedavisi sırasında sigara içmek daha fazla yan etkiye neden olabilir ve kemoterapi ilaçlarının etkisini azaltabilir. Bu durum enfeksiyon riskinizi artırabilir ve daha kötü sonuçlarla ilişkilidir. Sigara içmek ayrıca tedavi sonrası kanserin geri gelme riskini ve yeni bir kanser gelişme riskini artırır. Sigara içmeyi tamamen bırakmak (mümkünse tedavi başlamadan önce) hayatta kalma şansınızı artırmanın en iyi yoludur. Bırakmak için asla geç değildir.
Kemoterapi, burun boşluğu ve paranazal sinüs kanseri tedavisinin farklı aşamalarında kullanılabilir:
- Ameliyat öncesinde (neoadjuvan veya indüksiyon kemoterapisi), genellikle radyasyon tedavisi ile birlikte (kemoradyasyon olarak adlandırılır) tümörü küçültmek ve ameliyatı kolaylaştırmak için kullanılır. Bazı durumlarda buna organ koruma tedavisi denir, çünkü ameliyat öncesi verilen kemoterapi, kritik bir organın yakınındaki yapıları "koruyabilir" ve zarar vermeyebilir. Örneğin, indüksiyon kemoterapisi, kanser göz küresine yayılmışsa göz küresini kurtarmak için kullanılabilir.
- Ameliyat sonrası (adjuvan kemoterapi), genellikle radyasyon tedavisi ile birlikte (kemoradyasyon) geride kalmış olabilecek ancak görüntüleme testlerinde görülmeyen kanser hücrelerini öldürmek için kullanılır. Ayrıca, çıkarılan tümörün kenarlarında (marjinlerinde) kanser bulunmuşsa veya kanserin geri gelme olasılığını artıran diğer özellikleri varsa, kanserin geri gelme olasılığını azaltmaya da yardımcı olabilir.
- Ana (birincil) tedavi olarak, genellikle cerrahi ile tamamen çıkarılamayacak kadar büyük veya yakındaki dokulara çok fazla yayılmış kanserler için radyasyon tedavisi ile birlikte kullanılır. Kemoradyasyon, cerrahi için çok hasta olan veya cerrahi istemeyen kişiler için de ana tedavi olarak kullanılabilir.
- Metastatik kanser (kanserin uzak organlara yayıldığı durum) için, kanser büyümesini kontrol etmek için kullanılır. Kanser diğer vücut bölgelerine yayılmışsa ve cerrahi veya radyasyonla tedavi edilemiyorsa kullanılır.
Kemoradyasyon
Kemoradyasyon, kemoterapinin radyasyon ile aynı anda verilmesidir. Bu kombinasyonun, bu tümörlerin bazılarını küçültmede tek başına kullanılan tedavilere göre daha iyi çalıştığı gösterilmiştir. Ayrıca, bazı kanser türleri için tedavi sonrası kanserin geri gelme olasılığını (nüks) azaltmaya da yardımcı olabilir.
Kemoterapi Nasıl Uygulanır?
Burun boşluğu veya paranazal sinüs kanseri için kemoterapi ilaçları genellikle bir damar içine (IV) verilir ve genellikle belirli bir süre boyunca infüzyon olarak uygulanır. Bu, bir doktor ofisinde, infüzyon merkezinde veya bir hastane ortamında yapılabilir.
Genellikle, kemoterapiyi uygulamak için damar sisteminde biraz daha büyük ve sağlam bir IV erişimi gereklidir. Bunlar merkezi venöz kateterler (CVC'ler), merkezi venöz erişim cihazları (CVAD'ler) veya merkezi hatlar olarak bilinir. Bu cihazlar, ilaçları, kan ürünlerini, besinleri veya sıvıları doğrudan kanınıza vermek için kullanılır. Ayrıca test için kan almak için de kullanılabilirler. En yaygın CVC türleri port ve PICC hattıdır.
Kemoterapi, potansiyel kemoterapiye bağlı yan etkilerden kurtulmanızı sağlamak için bir dinlenme dönemi izleyen döngüler halinde verilir. Döngüler haftalık veya üç haftada bir verilebilir, ancak program kullanılan ilaçlara bağlı olarak değişir. Örneğin, bazı ilaçlarla, kemoterapi sadece döngünün ilk gününde verilir. Diğerlerinde, birkaç gün üst üste veya haftada bir verilir. Döngünün sonunda, kemoterapi programı tekrar eder ve bir sonraki döngü başlar.
Adjuvan veya neoadjuvan kemoterapi, kullanılan ilaçlara bağlı olarak haftalar veya aylar boyunca verilebilir. Tedavinin süresi, ne kadar iyi çalıştığına ve hangi yan etkilerin oluştuğuna bağlıdır. Kemoterapi ile ilgili herhangi bir sorunuz varsa, bunları medikal onkologunuzla tartışın.
Burun Boşluğu ve Paranazal Sinüs Kanserlerinin Tedavisinde Kullanılan Kemoterapi
Burun boşluğu ve paranazal sinüs kanserleri için kemoterapi, birkaç ilaç kombinasyonunu içerebilir. Bu kanserler nadirdir, bu nedenle doktorların en iyi tedavi yöntemini belirlemelerine yardımcı olabilecek çok fazla çalışma yoktur. Genellikle doktorlar, baş ve boynun diğer, daha yaygın kanserleri için kullanılan ilaçlarla tedavi ederler.
En yaygın burun boşluğu ve paranazal sinüs kanseri türleri—skuamöz hücreli karsinom, adenokarsinom ve adenoid kistik karsinom—karsinomlar olarak gruplandırılabilir. Karsinomları tedavi etmek için yaygın olarak kullanılan kemoterapi ilaçlarından bazıları şunlardır:
- Sisplatin
- Karboplatin
- 5-fluorourasil (5-FU)
- Docetaxel (Taxotere)
- Paklitaksel (Taxol)
- Metotreksat
- Kapesitabin (Xeloda), tümöre ulaştığında 5-FU'ya dönüştürülen bir hap
Kullanılan ilaçlar, birçok şeye bağlıdır, bunlar arasında kanser türü, kanserin yayılımı, kişinin genel sağlığı ve kemoterapinin radyasyon tedavisi ile birleştirilip birleştirilmediği bulunur. Kemoterapi ilaçları genellikle tek başına sisplatin veya karboplatin, veya 5-FU ile kombinasyon halinde kullanılır, ancak başka kombinasyonlar da mevcuttur. Kemoterapiyi tolere edemeyen kişilerde, sıklıkla hedefe yönelik tedavi ilacı olan setuksimab radyasyonla birlikte kullanılır.
Burun boşluğu ve paranazal sinüs sarkomları ve melanomları için farklı kemoterapi ilaçları kullanılır. Sarkomlarla ilgili kemoterapi hakkında daha fazla bilgi için Sarkom: Yetişkin Yumuşak Doku Kanseri bölümüne bakılabilir. Melanom için kemoterapi, Melanom Cilt Kanseri bölümünde ele alınmıştır.
Burun Boşluğu ve Paranazal Sinüs Kanserlerinde Kemoterapinin Olası Yan Etkileri
Kemoterapi ilaçları hızla bölünen hücrelere saldırır, bu nedenle kanser hücrelerine karşı çalışırlar. Ancak vücuttaki diğer hücreler, örneğin ağzın ve bağırsakların astarındaki hücreler ve saç folikülleri de hızla bölünür. Bu hücreler de kemoterapiden etkilenebilir ve bu durum yan etkilere yol açabilir.
Kemoterapinin yan etkileri, kullanılan belirli ilaçların türüne, dozuna ve ne kadar süreyle alındıklarına bağlıdır. Kemoterapinin kısa vadeli yan etkileri şunlar olabilir:
- Mide bulantısı ve kusma
- İştahsızlık veya kilo kaybı
- Saç dökülmesi
- Ağız yaraları
- İshal
- Tırnak değişiklikleri
- Cilt değişiklikleri
- Kulaklarda çınlama
Kemoterapi ayrıca kemik iliğindeki kan yapıcı hücreleri de etkileyebilir ve bu da şu durumlara yol açabilir:
- Enfeksiyon riskinin artması (düşük beyaz kan hücresi sayısından dolayı)
- Kolay kanama veya morarma (düşük trombosit sayısından dolayı)
- Yorgunluk veya nefes darlığı (düşük kırmızı kan hücresi sayısından dolayı)
Çoğu yan etki, tedavi durduğunda düzelir, ancak bazıları uzun süre devam edebilir veya hatta kalıcı olabilir. Doktorunuz kemoterapi ile tedavi planlıyorsa, kullanılacak ilaçlar ve olası yan etkiler hakkında konuşmanız önemlidir. Kemoterapi başladıktan sonra, sağlık ekibinize yan etkileriniz hakkında bilgi verin, böylece bunlar tedavi edilebilir. Kemoterapi ile ilişkili birçok yan etkiyi önlemek veya tedavi etmek için yollar vardır. Örneğin, bulantı ve kusmayı önlemeye veya tedavi etmeye yardımcı olabilecek birçok ilaç vardır. Bazen, kemoterapi ilaçlarının dozlarının azaltılması veya tedavinin ertelenmesi veya durdurulması gerekebilir, böylece sorun daha da kötüleşmeden önlenebilir.
Diğer yan etkiler yalnızca belirli ilaçlarla ortaya çıkar. Aldığınız belirli ilaçların olası yan etkileri hakkında kanser bakım ekibinize danışın. Örneğin:
- Nöropati (sinir hasarı): Sisplatin, docetaxel ve paklitaksel gibi ilaçların yaygın bir yan etkisidir ve ellerde ve ayaklarda uyuşma, karıncalanma veya hatta ağrıya yol açabilir. Sisplatin'in neden olduğu sinir hasarı ayrıca işitme kaybına da neden olabilir. Bu, tedavi durdurulduktan sonra iyileşebilir, ancak bazı kişilerde uzun süre devam edebilir. Burada bahsedilen ilaçlardan herhangi birini alacaksanız, kemoterapi başlamadan önce doktorunuzla yan etkiler hakkında konuşun ve uyuşma ve karıncalanma hissi veya diğer yan etkiler gelişirse hemen doktorunuza bildirin.
- El-ayak sendromu: Kapesitabin veya 5-FU (sürekli infüzyon olarak verildiğinde) ile tedavi sırasında gelişebilir. Ellerde ve ayaklarda kızarıklık olarak başlayabilir, ardından avuç içi ve ayak tabanlarında ağrı ve hassasiyet görülebilir. Kötüleşirse, cilt kabarcıklaşabilir veya soyulabilir ve bazen ağrılı yaralara yol açabilir. Erken belirtiler, kızarıklık veya hassasiyet gibi belirtiler hakkında hemen doktorunuza bilgi vermek önemlidir, böylece durumu daha da kötüleştirmekten kaçınmak için önlemler alınabilir.
Burun Boşluğu ve Paranazal Sinüs Kanserlerinde Hedefe Yönelik İlaç Tedavisi
Hedefe Yönelik İlaç Tedavisi Nedir?
Hedefe yönelik ilaç tedavisi, kanser hücrelerinin büyümesine, yayılmasına ve daha uzun süre hayatta kalmasına yardımcı olan proteinleri hedef alan veya bu proteinlere yönelik ilaçların kullanılmasıdır. Bu ilaçlar, kanser hücrelerini yok etmek veya büyümelerini yavaşlatmak için çalışır. Yan etkileri kemoterapiden farklıdır (bazen daha az şiddetlidir) ve birçoğu hap şeklinde alınır.
Hedefe yönelik ilaç tedavisi birçok kanser türünü tedavi etmek için kullanılır, ancak bu tür ilaçlar, burun boşluğu ve paranazal sinüs kanserlerinin çoğu için iyi bir şekilde araştırılmamıştır, çünkü bu kanserler çok nadirdir. Bu bölgelerdeki melanomları tedavi etmek için bazı hedefe yönelik ilaçlar kullanılır. Daha yaygın baş ve boyun kanseri türlerinde yapılan çalışmalardan elde edilen bilgiler nedeniyle burun boşluğu ve paranazal sinüs kanserlerinde de kullanılabilirler.
Bazı hedefe yönelik ilaçlar, örneğin monoklonal antikorlar, kanser hücrelerini kontrol altına almak için birden fazla şekilde çalışır ve aynı zamanda bağışıklık sistemini güçlendirdikleri için immünoterapi olarak da kabul edilebilirler.
EGFR Değişikliklerine Sahip Kanser Hücrelerini Hedef Alan İlaçlar
Epidermal büyüme faktörü reseptörü (EGFR), kanser hücrelerinin büyümesine yardımcı olan bir proteindir. EGFR'yi hedef alan ilaçlar, baş ve boyun bölgesindeki bazı ileri evre skuamöz hücreli kanserleri tedavi etmek için kullanılabilir.
Burun Boşluğu veya Paranazal Sinüs Kanserleri için Setuksimab
Setuksimab (Erbitux), EGFR'yi hedef alan bağışıklık sistemi proteininin yapay bir versiyonu olan bir monoklonal antikordur. Burun boşluğu ve paranazal sinüs kanseri hücrelerinde genellikle normalden daha fazla miktarda EGFR bulunur. Setuksimab, EGFR'yi bloke ederek kanser hücrelerinin büyümesini yavaşlatabilir veya durdurabilir.
Setuksimab, tedavi sonrası yayılmış veya geri gelmiş ileri evre kanserleri tedavi etmek için kullanılabilir. Radyasyon ve/veya sisplatin ve 5-FU gibi kemoterapi ilaçları ile birlikte kullanılabilir veya tek başına da uygulanabilir.
Setuksimab, haftada bir veya iki haftada bir damar içine (IV) infüzyon yoluyla verilir.
EGFR'yi Hedef Alan İlaçların Olası Yan Etkileri
Setuksimab'ın en yaygın yan etkileri, tedavi sırasında yüzde ve göğüste akne benzeri döküntülerin ortaya çıkmasıdır. Bu durum, bazı vakalarda enfeksiyonlara yol açabilir. Cilt döküntüsünü ve ilgili enfeksiyonları kontrol altına almak için antibiyotik krem veya merhem gerekebilir. Bu döküntünün gelişmesi, kanserin tedaviye yanıt verdiğini gösterebilir.
Diğer yan etkiler arasında baş ağrısı, yorgunluk, ateş, bulantı ve ishal yer alabilir.
Setuksimab'ın nadir ama ciddi bir yan etkisi, özellikle ilk infüzyon sırasında, ciddi solunum sorunları ve düşük tansiyona neden olabilen alerjik reaksiyonlardır. Tedavi öncesinde bu durumu önlemeye yardımcı olmak için size ilaç verilecektir.
Yan etkileri izlemek ve önlemek veya tedavi etmek için neler yapılabileceği konusunda kanser bakım ekibinizle konuşun.
Burun Boşluğu ve Paranazal Sinüs Kanserlerinde İmmünoterapi
İmmünoterapi Nedir?
İmmünoterapi, bir kişinin bağışıklık sistemini güçlendirerek kanser hücrelerini daha etkili bir şekilde bulup yok etmesine yardımcı olan ilaçların kullanımını ifade eder. Genellikle bağışıklık sistemindeki belirli proteinler üzerinde çalışarak bağışıklık tepkisini artırır. Kemoterapiden farklı (bazen daha az şiddetli) yan etkileri vardır.
Bazı immünoterapi ilaçları, örneğin monoklonal antikorlar, kanser hücrelerini kontrol altına almak için birden fazla şekilde çalışır ve ayrıca hedefe yönelik ilaç tedavisi olarak da kabul edilebilirler, çünkü kanser hücresindeki belirli bir proteini bloke ederek büyümesini engellerler.
İmmünoterapi birçok kanser türünü tedavi etmek için kullanılır, ancak burun boşluğu ve paranazal sinüs kanserlerinin çoğunun tedavisinde bu tür ilaçlar iyi bir şekilde araştırılmamıştır, çünkü bu kanserler çok nadirdir. Bu bölgelerdeki melanomları tedavi etmek için bazı immünoterapi ilaçları kullanılır. Daha yaygın baş ve boyun kanseri türlerinde yapılan çalışmalardan elde edilen bilgiler nedeniyle burun boşluğu ve paranazal sinüs kanserlerinde de kullanılabilirler.
Burun Boşluğu veya Paranazal Sinüs Kanserlerinde Bağışıklık Kontrol Noktası İnhibitörleri
Bağışıklık sisteminin önemli bir parçası, kendisini vücuttaki normal hücrelere saldırmaktan alıkoyabilme yeteneğidir. Bunu yapmak için, bir bağışıklık yanıtını başlatmak için açılması (veya kapatılması) gereken bağışıklık hücrelerindeki “kontrol noktası” proteinlerini kullanır. Kanser hücreleri bazen bu kontrol noktalarını kullanarak bağışıklık sisteminin saldırısından kaçınır.
Bu kontrol noktalarını hedef alan ilaçlar (kontrol noktası inhibitörleri olarak adlandırılır) bazı burun boşluğu ve paranazal sinüs kanseri olan kişilerde tedavi için kullanılabilir.
PD-1 İnhibitörleri
Pembrolizumab (Keytruda) ve nivolumab (Opdivo), bağışıklık sistemindeki T hücrelerinde bulunan PD-1 adlı bir proteini hedef alan ilaçlardır. PD-1, normalde bu hücrelerin vücuttaki diğer hücrelere saldırmasını önlemeye yardımcı olur. PD-1'i bloke ederek, bu ilaçlar kanser hücrelerine karşı bağışıklık tepkisini artırır. Bu, bazı tümörleri küçültebilir veya büyümelerini yavaşlatabilir.
Pembrolizumab, tedavi sonrası geri dönen veya vücudun diğer bölgelerine yayılmış belirli burun boşluğu veya paranazal sinüs kanseri türlerine sahip kişilerde genellikle ilk olarak kullanılır. Tek başına veya kemoterapi ilaçlarıyla kombinasyon halinde kullanılabilir, ancak hasta immünoterapiye uygun değilse bu kombinasyon uygulanmaz. Hem nivolumab hem de pembrolizumab, kemoterapinin etkisini yitirdiği durumlarda kullanılabilir.
Pembrolizumab ayrıca bazı kişilerde ilk tedavi seçeneği olarak da kullanılabilir.
Bu immünoterapi ilaçları genellikle her 3, 4 veya 6 haftada bir damar içi (IV) infüzyon olarak verilir.
Bağışıklık Kontrol Noktası İnhibitörlerinin Olası Yan Etkileri
Bu ilaçların yan etkileri arasında yorgun hissetme, öksürük, bulantı, ishal, cilt döküntüsü, iştahsızlık, kabızlık, eklem ağrısı ve kaşıntı bulunabilir.
Daha ciddi yan etkiler daha az sıklıkla görülür:
İnfüzyon Reaksiyonları: Bazı kişiler bu ilaçları alırken infüzyon reaksiyonu yaşayabilirler. Bu, alerjik bir reaksiyona benzer ve ateş, titreme, yüzün kızarması, döküntü, kaşıntılı cilt, baş dönmesi, hırıltılı solunum ve nefes alma zorluğu gibi belirtiler içerebilir. Bu ilaçları alırken bu belirtilerden herhangi birini yaşarsanız, hemen doktorunuza veya hemşirenize bildirmek önemlidir.
Otoimmün Reaksiyonlar: Bu ilaçlar, vücudun bağışıklık sistemindeki bir güvenlik önlemini ortadan kaldırarak çalışır. Bazen bağışıklık sistemi, vücudun diğer normal bölgelerine saldırmaya başlar, bu da akciğerlerde, bağırsaklarda, karaciğerde, hormon üreten bezlerde, böbreklerde, ciltte veya diğer organlarda ciddi veya hatta hayati tehlike oluşturan sorunlara neden olabilir.
Bu ilaçlarla tedavi sırasında veya sonrasında herhangi bir yeni yan etki yaşarsanız, sağlık ekibinize derhal bildirmek çok önemlidir. Ciddi yan etkiler meydana gelirse, tedaviniz durdurulabilir ve bağışıklık sisteminizi baskılamak için yüksek dozda kortikosteroidler verilebilir.
Burun Boşluğu ve Paranazal Sinüs Kanserlerinde Destekleyici Tedavi
Burun boşluğu ve paranazal sinüs kanseri hakkında bilgilerimiz çoğunlukla kanser hücrelerini yok etmek, büyümelerini yavaşlatmak ya da çıkarmakla ilgili tedavi yöntemlerini kapsar. Ancak, bir kişinin yaşam kalitesini iyileştirmenin de önemli bir hedef olduğunu unutmamak gerekir. Bu, kanserin diğer bölgelere yayılmadan tedavi edilmesi ya da kanserin yayılmış olduğu durumlarda büyümesini yavaşlatmak amacıyla tedavi uygulanıp uygulanmadığına bakılmaksızın her durumda geçerlidir.
Tedavinin amacı kanseri iyileştirmekse, destekleyici tedaviler kanser tedavisinin yan etkileri veya kanserin kendisiyle ilgili semptomları hafifletmeye yardımcı olabilir. Kanser ileri evredeyse, destekleyici tedavi daha büyük bir rol oynayarak, kişinin rahatını sağlamak ve mümkün olduğunca iyi bir yaşam kalitesini korumak için yardımcı olabilir.
Destekleyici bakım, palyatif bakım, semptom yönetimi veya konfor bakımı olarak da adlandırılabilir.
Ağrı: Kanser hastaları için ağrı önemli bir endişe kaynağıdır. Ağrı, genellikle ibuprofen veya asetaminofen gibi daha hafif ilaçlarla ya da gerektiğinde morfin gibi daha güçlü ilaçlarla (opioid olarak bilinen ilaçlar) iyi bir şekilde kontrol altına alınabilir. Bu ilaçları almak, bir kişinin bağımlı olacağı anlamına gelmez. Birçok çalışma, doktorunun yönlendirdiği şekilde ağrı için opioid kullanan kanser hastalarının genellikle bağımlı olmadığını göstermiştir.
Beslenme: Burun boşluğu veya paranazal sinüs kanseri gibi baş ve boyun kanserleri olan kişiler için beslenme başka bir önemli endişe kaynağıdır. Hem kanser hem de tedavisi yutmayı zorlaştırabilir. Bu, bir kişinin yemek yemesini veya içmesini etkiliyorsa, mideye bir beslenme tüpü yerleştirilmesi gerekebilir. Bu tüp büyük olasılıkla tedavi sırasında kısa bir süreliğine gerekli olacaktır, ancak bazı durumlarda daha uzun süre bırakılması gerekebilir.
Burun Boşluğunun Daralması: Bazen, radyasyon burun boşluğunun daralmasına veya burun boşluğu dokularının birbirine yapışmasına neden olabilir. Bu durum nefes almayı zorlaştırabilir. Petrol jeli ile kaplanmış bir pamuklu çubuğu burunda nazikçe döndürmek ya da burun boşluğunun içini tuzlu su ile yıkamak gibi basit teknikler, sıkılaşmış alanı biraz açarak nefes almayı kolaylaştırabilir.
Lenfödem: Radyoterapi ile tedavi edilen bazı kişiler, radyasyon uygulanan baş ve boyun bölgelerinde lenfödem geliştirme riski altındadır. Bu bölgeler şişebilir ve sertleşebilir. Bu durum, kişinin ayrıca ameliyat geçirmiş olması durumunda daha da kötüleşebilir. Bazen ilaçlar, fizik tedavi veya masaj terapisi yardımcı olabilir.
Doktorunuzun, yaşam kalitenizi korumanız ve semptomlarınızı kontrol altına almanız için birçok başka yöntemi olabilir. Ancak bu, kendinizi nasıl hissettiğiniz ve hangi semptomlara sahip olduğunuz konusunda doktorunuza dürüst olmanız gerektiği anlamına gelir. Bazı insanlar kendilerini iyi hissetmediklerini doktorlarına söylemekten hoşlanmazlar. Ancak bunu konuşmak, doktorunuzun semptomları tedavi etmesini ve hafifletmesini sağlar. Etkili tedavi almak kendinizi daha iyi hissetmenize yardımcı olabilir.
Burun Boşluğu ve Paranazal Sinüs Kanserlerinin Tür ve Evreye Göre Tedavisi
Çoğu zaman, burun boşluğu veya paranazal sinüs kanserinin tedavisi, kanserin bulunduğu yere ve evresine (ne kadar yayıldığına) dayanır. Ancak, bir kişinin genel sağlık durumu ve kişisel tercihleri gibi diğer faktörler de tedavi seçeneklerini etkileyebilir. Doktorunuzun önerdiği tedavi planı hakkında sorularınız varsa, bunları doktorunuzla konuşmalısınız.
Burun boşluğu ve paranazal sinüs kanserlerinin evrelemesi oldukça karmaşıktır. Şu anda, sadece en yaygın kanserler – maksiller sinüs ve burun boşluğu/etmoid sinüs kanserleri – için evreleme sistemleri oluşturulmuştur. Burun boşluğu ve paranazal sinüslerin daha az yaygın olan kanserlerinin tedavi seçenekleri, tümörün türüne, boyutuna, konumuna ve hastanın genel sağlık durumu ile isteklerine göre her hasta için özel olarak uyarlanır.
Burun boşluğu ve paranazal sinüs kanserleri nadir görüldüğünden, bunları iyi bir şekilde incelemek zor olmuştur. Çoğu uzman, burun boşluğu ve paranazal sinüs kanserlerinin herhangi bir türü veya evresi için klinik bir deneme içinde tedavi seçeneklerinin düşünülmesi gerektiği konusunda hemfikirdir. Bu şekilde, insanlar üzerinde çalışılan yeni tedavileri alabilirler.
Maksiller Sinüs Kanseri için Tedavi Seçenekleri Nelerdir?
Evre 0, I ve II Maksiller Sinüs Kanseri
Çoğu evre 0, I veya II maksiller sinüs kanserinin tedavisinde ilk adım, kanseri çıkarmak için yapılan cerrahidir. Çoğu durumda, maksillektomi (maksiller sinüsün kemik ve mukozasının çıkarılması) uygulanır. Boyundaki lenf düğümleri çıkarılmaz.
Cerrahi müdahale sonrasında, evre I ve II kanserli kişilerde, eğer kanserin geri gelme olasılığını artıran özellikler varsa, radyasyon gerekebilir; bu özellikler arasında pozitif cerrahi sınırlar (çıkarılan tümörün kenarında kanser hücrelerinin bulunması) veya sinirlerin etrafına yayılmış kanser (perinöral invazyon olarak adlandırılır) yer alır.
Adenoid kistik kanserlerde, sınırlar negatif olsa ve perinöral invazyon bulunmasa bile, tedaviden sonra geri gelme olasılığı yüksek olduğu için genellikle cerrahi sonrası radyasyon önerilir.
Farklılaşmamış kanser veya esthesioneuroblastoma gibi bazı agresif maksiller sinüs tümörleri için radyasyon tedavisi ile birlikte kemoterapi önerilebilir.
Diğer tıbbi sorunlar nedeniyle kanseri çıkarmak için yapılan cerrahi müdahalenin riskli olacağı durumlarda, tedavi sadece radyasyon tedavisi veya radyasyon ile birlikte verilen kemoterapi olabilir.
Evre III ve IV Maksiller Sinüs Kanseri
Evre III ve IVA: Evre III veya IVA maksiller sinüs kanseri olan kişilerde tümörü çıkarmak için cerrahi müdahale yapılır. Eğer kanserin boyundaki lenf düğümlerine yayıldığına dair işaretler varsa, bu lenf düğümleri de çıkarılır (bu işlem boyun diseksiyonu olarak adlandırılır).
Cerrahi sonrası, tümörün çıkarıldığı bölge radyasyon tedavisi ile tedavi edilir. Bazen boyundaki lenf düğümleri de radyasyonla tedavi edilir. Bu durum, kanserin boyundaki bir lenf düğümüne yayılması veya çıkarılan tümörün kenarında kanser bulunması gibi kanserin geri gelme olasılığını artıran özellikler varsa daha olasıdır. Kemoterapi, radyasyon tedavisi ile birlikte verilebilir. Bu, yalnızca bir tedavinin verilmesine göre daha fazla yan etkiye sahip olsa da, tedavi sonrası kanserin geri gelme riskini azaltmaya yardımcı olabilir.
Evre IVB: Bazı kanserler, ana tümör veya lenf düğümleri cerrahi olarak tamamen çıkarılamadığında (rezektabl olmayan) evre IVB olarak kabul edilir. Bu kanserlere sahip kişiler radyasyon tedavisi, radyasyon ile birlikte kemoterapi, önce kemoterapi sonra radyasyon, ya da önce kemoterapi ardından radyasyonla birlikte kemoterapi ile tedavi edilebilir. Radyasyon ayrıca hedefe yönelik tedavi ile birlikte de verilebilir. Cerrahi, sinüs tıkanıklığını gidermeye yardımcı olabilir, ancak kanseri tamamen çıkarmak veya tedavi etmek amacıyla yapılmaz.
Evre IVB ayrıca ana tümör ve lenf düğümlerinin cerrahi ile çıkarılabildiği (rezektabl olan) bazı kanserleri de içerir. Bu kanserler evre IVA kanserler gibi tedavi edilir – tümör ve boyundaki lenf düğümlerini çıkarmak için cerrahi müdahale yapılır, ardından radyasyon ve belki kemoterapi uygulanır.
Evre IVC: Bu kanserler baş ve boyun bölgesinin ötesine, akciğerler veya kemikler gibi organlara yayılmıştır. Tedavinin amacı genellikle kanserin yayılmasını olabildiğince uzun süre durdurmak veya yavaşlatmak ve neden olabileceği semptomları hafifletmektir.
Bu evre için tedavi, kanserin bulunduğu yere, neden olduğu sorunlara ve kişinin genel sağlık durumuna bağlı olarak değişir. Kemoterapi (veya hedefe yönelik tedavi), vücudun neredeyse tüm bölgelerine ulaştığı için genellikle ana tedavi şeklidir, eğer kişi bunu tolere edebiliyorsa. Başka bir seçenek, kemoterapi ile birlikte veya tek başına immünoterapi olabilir. Radyasyon tedavisi, sorunlara neden olan kanser bölgelerine yönlendirilebilir. Bu kanserler çok nadir ve tedavisi zor olduğu için, klinik denemeler iyi bir seçenek olabilir.
Burun Boşluğu Kanseri için Tedavi Seçenekleri Nelerdir?
Evre 0, I ve II Burun Boşluğu Kanseri
Bu kanserler burun boşluğunda bulunur, ancak lenf düğümlerine yayılmamıştır. Cerrahi veya radyasyon ile tedavi edilebilirler, ancak cerrahiden sonra radyasyon tedavisi genellikle önerilir, çünkü sadece cerrahi veya sadece radyasyon ile tedavi edilirse kanserin geri dönme olasılığı daha yüksektir.
Evre III ve IV Burun Boşluğu Kanseri
Bu kanserler cerrahi ile tedavi edilebilir ve genellikle cerrahiden sonra radyasyon tedavisi uygulanır. Eğer kanser boyundaki lenf düğümlerine yayılmışsa, bu düğümler de çıkarılacaktır (bu işlem boyun diseksiyonu olarak adlandırılır).
Bir diğer seçenek ise radyasyon tedavisi olup, bazen kemoterapi veya hedefe yönelik tedavi ile birleştirilebilir. Cerrahi ile çıkarılamayan veya agresif tipte burun boşluğu kanserleri için, önce kemoterapi ardından kemoterapi ile birlikte radyasyon tedavisi bir seçenek olabilir. Bu yaklaşımın etkili olup olmadığını görmek için daha fazla çalışma yapılmaktadır.
Daha ileri evre kanserler (vücudun diğer bölgelerine yayılmış olanlar) için tedavi seçenekleri arasında kemoterapi, hedefe yönelik tedavi, immünoterapi veya bunların kombinasyonları yer alabilir.
Etmoid Sinüs Kanseri için Tedavi Seçenekleri Nelerdir?
Etmoid sinüsler göz yuvalarına ve kafatası tabanına yakın olduğundan, bu bölgedeki kanserler için yapılan ameliyatlar, maksiller sinüs kanserleri için yapılan ameliyatlardan genellikle daha zordur ve daha kapsamlıdır.
Evre 0, I ve II Etmoid Sinüs Kanseri
Bu kanserler genellikle tümörün çıkarılması için önce cerrahi ile tedavi edilir. Cerrahiden sonra genellikle radyasyon tedavisi (bazen kemoterapi ile birlikte) uygulanır, özellikle tümörün pozitif cerrahi sınırları (çıkarılan dokunun kenarında kanser hücrelerinin bulunması) veya perinöral invazyonu (bir sinirin etrafında kanser hücrelerinin bulunması) gibi geri dönme olasılığını artıran özellikleri varsa. Bu, kanserin daha sonra geri dönme olasılığını azaltmaya yardımcı olabilir.
Bazı çok küçük ve yayılma olasılığı düşük kanserler için, bazı doktorlar sadece cerrahi önerebilir, ancak tüm doktorlar bu konuda hemfikir değildir.
Küçük tümörler için cerrahi yerine radyasyon tedavisi de bir seçenek olabilir veya cerrahi için yeterince sağlıklı olmayan kişiler için tercih edilebilir.
Farklılaşmamış kanser gibi bazı agresif etmoid sinüs tümörleri için kemoterapi ile birlikte radyasyon tedavisi önerilebilir.
Evre III ve IVA Etmoid Sinüs Kanseri
Bu kanserler genellikle cerrahi ile tedavi edilir. Eğer boyundaki lenf düğümleri büyümüşse, boyun diseksiyonu adı verilen bir operasyonla bu düğümler de çıkarılır. Cerrahi genellikle radyasyon tedavisi ile takip edilir, bazen kemoterapi ile birlikte.
Başka bir seçenek, kemoterapi ile birlikte radyasyon tedavisi ile tedaviye başlamak olabilir. Bu, tümör yeterince küçülürse cerrahi ile takip edilebilir.
Bazı durumlarda, önce kemoterapi uygulanabilir, ardından sadece radyasyon veya radyasyon ile birlikte daha fazla kemoterapi verilebilir. Diğer durumlarda, önce kemoterapi uygulanır, ardından cerrahi ve sonra radyasyon (kemoterapi ile birlikte veya kemoterapisiz) yapılır.
Evre IVB ve IVC Etmoid Sinüs Kanserleri
Evre IVB: Cerrahi ile çıkarılamayan (rezektabl olmayan) tümörler veya cerrahi yapılamayacak ya da istemeyen kişiler için ilk tedavi genellikle radyasyon tedavisidir. Bazen radyasyon tedavisi ile birlikte kemoterapi verilir. Bazı durumlarda, kişi yeterince sağlıklıysa, önce kemoterapi ardından radyasyon veya kemoterapi ile birlikte radyasyon verilebilir. Bu tedavi seçenekleri için çok zayıf olan bir kişi için sadece radyasyon veya tek bir kemoterapi ilacı denenebilir.
Evre IVC: Kanserin akciğerler veya kemikler gibi vücudun uzak bölgelerine yayıldığı kanserlerde tedavinin amacı, kanserin büyümesini mümkün olduğunca uzun süre durdurmak veya yavaşlatmak ve neden olduğu semptomları hafifletmektir.
Bu evre için tedavi, kanserin bulunduğu yere, neden olduğu sorunlara ve kişinin genel sağlık durumuna bağlı olarak değişir. Eğer kişi tolere edebiliyorsa, kemoterapi (veya hedefe yönelik tedavi) genellikle ana tedavi şeklidir çünkü vücudun neredeyse tüm bölgelerine ulaşır. Başka bir seçenek, kemoterapi ile birlikte veya tek başına immünoterapi olabilir. Radyasyon tedavisi, sorunlara neden olan kanser bölgelerine yönlendirilebilir. Bu kanserler tedavisi zor olduğu için, bazı kişiler için daha yeni tedavilerin klinik denemeleri iyi bir seçenek olabilir.
Sfenoid Sinüs Kanseri için Tedavi Seçenekleri Nelerdir?
Sfenoid sinüsler cerrahi ile ulaşılması çok zor olan bölgelerdir. Bu konumdaki kanserler genellikle radyasyon tedavisi ile tedavi edilir. Kemoterapi, hedefe yönelik tedavi ve/veya immünoterapi de kullanılabilir.
Burun Boşluğu veya Paranazal Sinüs Bölgesinde Melanom Tedavi Seçenekleri Nelerdir?
Burun boşluğu veya paranazal sinüslerin çoğu melanomları, tümörün ve çevresindeki normal dokunun bir kısmının cerrahi olarak çıkarılmasıyla tedavi edilir. Boyundaki lenf düğümleri de boyun diseksiyonu adı verilen bir operasyonla çıkarılabilir. Cerrahiden sonra genellikle radyasyon tedavisi uygulanır.
Çıkarılamayan kanserlerde, radyasyon tedavisi, kemoterapi veya diğer tedaviler (immünoterapi veya hedefe yönelik tedavi) kullanılabilir. Burun boşluğu veya paranazal sinüslerde oluşan melanom, birçok yönden deri melanomundan farklıdır, ancak ileri evre olduğunda genellikle benzer şekilde tedavi edilir.
Burun Boşluğu veya Paranazal Sinüs Bölgesinde Sarkom Tedavi Seçenekleri Nelerdir?
Burun boşluğu ve paranazal sinüslerin diğer kanserlerinde olduğu gibi, sarkomların çoğu türü için cerrahi ana tedavi yöntemidir. Bazı durumlarda radyasyon ve/veya kemoterapi de kullanılabilir.
Rhabdomyosarkom, bebekler ve küçük çocuklar arasında en yaygın olan bir sarkom türüdür. Genellikle cerrahi, radyasyon tedavisi ve kemoterapinin bir kombinasyonu ile tedavi edilir. Rhabdomyosarkom tedavisi hakkında daha fazla bilgi için Rhabdomyosarkom bölümüne bakınız.
Tekrarlayan Burun Boşluğu veya Paranazal Sinüs Kanseri İçin Tedavi Seçenekleri Nelerdir?
Kanser, tedaviden sonra geri döndüğünde tekrarlayan olarak adlandırılır. Nüks, lokal (kanserin ilk başladığı yerde veya yakınında), bölgesel (yakındaki lenf düğümlerinde) veya uzak (akciğerler gibi uzak organlara yayılmış) olabilir. Nükslerin tedavi seçenekleri, kanserin yeri ve türüne, ayrıca ilk tedaviye bağlı olarak değişir.
Lokal nüks için, eğer ilk tedavi radyasyon tedavisi ise, cerrahi kullanılabilir. İlk tedavi cerrahi ve radyasyon olmadan yapıldıysa, radyasyon tedavisi denenebilir. Radyasyon tedavisi veya cerrahi ile kontrol edilemeyen nüksler için kemoterapi ve/veya hedefe yönelik tedavi radyasyonla birlikte kullanılabilir veya tek başına kullanılabilir.
Bölgesel nükste, kanser boyundaki lenf düğümlerinde geri döner. Bu durumda, genellikle kanserin bulunduğu taraftaki birçok lenf düğümünün cerrahi olarak çıkarılması (boyun diseksiyonu) ile tedavi edilir. Bu işlem genellikle boyuna radyasyon tedavisi, bazen kemoterapi ve/veya hedefe yönelik tedavi ile takip edilir.
Burun boşluğu veya paranazal sinüslerde tekrarlayan melanomlar veya sarkomlar mümkünse cerrahi ile tedavi edilir. Kanseri oluşturan hücrelerin tam türüne bağlı olarak kemoterapi veya diğer tedaviler de uygulanabilir.
Burun boşluğu veya paranazal sinüs kanseri diğer organlarda nüks ettiğinde, genellikle kemoterapi, hedefe yönelik tedavi ve/veya immünoterapi ile tedavi edilir, ancak radyasyon tedavisi daha önce verilmemişse bir seçenek olabilir.
Tekrarlayan burun boşluğu veya paranazal sinüs kanseri tedavileri, kanserleri geçici olarak küçültebilir ve semptomları hafifletebilir. Eğer daha fazla tedavi önerilirse, tedavinin amacının ne olduğunu anlamak önemlidir – kanseri tedavi etmeye mi çalışmak yoksa mümkün olduğunca uzun süre kontrol altında tutmak ve semptomları hafifletmek mi. Bu, her tedavinin risk ve faydalarını değerlendirmenize yardımcı olabilir.
Bu kanserlerin tedavisi zor olduğundan, yeni tedavilerin klinik denemeleri bazı kişiler için iyi bir seçenek olabilir.
Burun boşluğu veya paranazal sinüs kanseri tedavisinden sonra bir hayatta kalan olarak yaşam, takip testleri ve sağlıklı kalma hakkında bilgi edinin.
Burun Boşluğu veya Paranazal Sinüs Kanseri Hayatta Kalanı Olarak Yaşamak
Burun boşluğu veya paranazal sinüs kanseri geçiren bazı kişiler için tedavinin sonu hem stresli hem de heyecan verici olabilir. Tedaviyi tamamladığınız için rahatlayabilirsiniz, ancak kanserin geri dönmesinden (nüksetmesinden) endişelenmekten kaçınmak zor olabilir. Bu durum, kanser geçiren kişilerde oldukça yaygındır.
Diğer bazı kişiler için ise kanser tamamen geçmeyebilir. Bazı kişiler, kanseri mümkün olduğunca uzun süre kontrol altında tutmak için düzenli tedaviler almaya devam edebilir. Geçmeyen bir kanserle yaşamayı öğrenmek zor ve oldukça stresli olabilir.
Doktorunuzdan bir hayatta kalma bakım planı isteyin
Doktorunuzla sizin için bir hayatta kalma bakım planı geliştirme konusunda konuşun. Bu plan şunları içerebilir:
- Takip muayeneleri ve testler için önerilen bir program
- Diğer kanser türleri için erken teşhis (tarama) testleri veya kanserinizin ya da tedavisinin uzun vadeli sağlık etkilerini belirlemek için gelecekte gerekebilecek testler için bir program
- Tedavinizin olası geç veya uzun vadeli yan etkilerinin listesi, bunların nelere dikkat etmeniz gerektiği ve ne zaman doktorunuza başvurmanız gerektiği
- Sağlığınızı iyileştirmek ve hatta kanserinizin geri dönme olasılığını azaltmak için yapabileceğiniz şeyler için öneriler, örneğin diyet ve fiziksel aktivite önerileri
- Genel sağlık bakımınızı izlemek için birinci basamak sağlık hizmeti sağlayıcınız (PCP) ile randevularınızı hatırlatıcılar
Burun Boşluğu ve Paranazal Sinüs Kanseri Tedavisinden Sonra Takip Bakımı
Burun boşluğu veya paranazal sinüs kanseri olan kişiler, kanserin geri dönme (nüks) ve vücudun diğer bölgelerinde yeni kanserler geliştirme riski altındadırlar, bu yüzden tedaviden sonra yakından izlenmelidirler. Kanser bakım ekibiniz, kanserinizin türüne, başlangıç evresine, aldığınız tedavi türüne ve bu tedaviye verdiğiniz yanıta göre hangi testlerin ne sıklıkta yapılması gerektiğini sizinle tartışacaktır.
Tedaviyi tamamladıysanız, muhtemelen yıllar boyunca doktorunuzla takip ziyaretleriniz olacaktır. Doktorunuzla yapacağınız tüm takip randevularına gitmek çok önemlidir. Bu ziyaretlerde, herhangi bir sorununuz olup olmadığı sorulacak ve kanserin geri dönmesi, yeni bir kanser veya tedaviyle ilgili yan etkiler olup olmadığını görmek için muayene, endoskopi, laboratuvar testleri veya görüntüleme testleri yapılabilir.
Hemen hemen her kanser tedavisinin yan etkileri olabilir. Bazıları birkaç gün veya hafta sürebilir, ancak diğerleri uzun süre devam edebilir. Bazı yan etkiler, tedaviyi tamamladıktan yıllar sonra bile ortaya çıkabilir. Doktor ziyaretleriniz, sorular sormak ve fark ettiğiniz değişiklikler veya sorunlar hakkında konuşmak için iyi bir zamandır.
Herhangi bir yeni sorunu doktorunuza derhal bildirmekten çekinmeyin. Bu, doktorunuzun kanseri mümkün olduğunca erken, kanserin küçük ve tedavi edilmesi daha kolay olduğu bir zamanda bulmasına yardımcı olabilir.
Doktor Ziyaretleri ve Testler
Kanser belirtileri yoksa, birçok doktor ilk birkaç yıl boyunca tedaviden sonra her 3 ila 6 ayda bir fiziksel muayene, endoskopi ve aşağıda listelenen diğer bazı testleri önerir, ardından sonraki birkaç yıl boyunca her 6 ila 12 ayda bir. Erken evre kanserler için tedavi edilen kişiler, doktor ziyaretlerini daha seyrek yapabilirler.
Görüntüleme: Göğüs röntgenleri ve diğer görüntüleme testleri, kanserin nüksetmesini veya yeni bir tümörün gelişmesini izlemek için kullanılabilir, özellikle yeni semptomlarınız varsa.
Kan Testleri: Eğer radyasyon tedavisi aldıysanız, tiroid beziniz zarar görmüş olabilir. Tiroid fonksiyonunuzu kontrol etmek için düzenli kan testlerine ihtiyacınız olabilir.
Diş Muayeneleri: Radyasyonla tedavi edilen kişilerde, ağız kuruluğu ve diş çürüğü gibi sorunlar olabilir, bu yüzden düzenli diş muayeneleri genellikle önerilir.
Konuşma, Duyma ve Yutma Rehabilitasyonu: Hem radyasyon hem de cerrahi, konuşma, yutma ve duyma ile ilgili sorunlara yol açabilir. Bunlar genellikle tedaviden sonra bir konuşma terapisti tarafından kontrol edilir ve tedavi edilir. Ayrıca, tedavi duyma yetinizi değiştirmişse, işitme kaybı uzmanı (odyolog) ile işitme cihazları gibi cihazlar için görüşmeniz gerekebilir.
Beslenme Takibi: Burun boşluğu ve paranazal sinüs kanserleri ve tedavileri, bazen yutma güçlüğü, ağız kuruluğu veya diş kaybı gibi sorunlara yol açabilir. Bu da yemek yemeyi zorlaştırabilir, bu da yetersiz beslenmeden kaynaklanan kilo kaybı ve zayıflığa yol açabilir.
Tedaviden sonra, kilo alamayabilir veya protein depolarınızı gerektiği gibi dolduramayabilirsiniz. Bir doktorlar ve beslenme uzmanlarından oluşan bir ekip, size beslenme takviyeleri ve bireysel beslenme ihtiyaçlarınız hakkında bilgi sağlamak için sizinle çalışabilir. Bu, kilonuzu ve besin alımınızı korumanıza yardımcı olabilir. Bazı kişiler, tedaviden sonra kısa bir süre için mideye yerleştirilen bir beslenme tüpüne ihtiyaç duyabilir.
Sigara Bırakma: Tedaviden önce sigarayı bırakmakta zorlandıysanız, doktorunuz size bu konuda danışmanlık ve yardımcı olacak ilaçlar önerebilir. Sigara içmeyi bırakmak çok önemlidir, çünkü erken evre burun boşluğu veya paranazal sinüs kanseri olan kişiler bile sigara içmeye devam ederlerse yeni bir sigaraya bağlı kanser riski altındadır.
Sağlık Sigortasını ve Tıbbi Kayıtlarınızın Kopyalarını Saklama
Tedaviden sonra bile sağlık sigortasını sürdürmek çok önemlidir. Testler ve doktor ziyaretleri çok maliyetlidir ve kimse kanserin geri gelmesini düşünmek istemese de, bu olasılık mevcuttur.
Kanser tedavinizden bir süre sonra, tıbbi geçmişinizi bilmeyen yeni bir doktorla karşılaşabilirsiniz. Yeni doktorunuza tanı ve tedavi ayrıntılarınızı vermek için tıbbi kayıtlarınızın kopyalarını saklamak önemlidir.
Burun Boşluğu veya Paranazal Sinüs Kanserinin İlerleme veya Tekrarlama Riskini Azaltabilir miyim?
Eğer burun boşluğu veya paranazal sinüs kanseriniz varsa (veya geçirdiyseniz), muhtemelen kanserin büyüme veya geri gelme riskini azaltmak için yapabileceğiniz şeyler olup olmadığını bilmek istersiniz, örneğin egzersiz yapmak, belirli bir diyet türü uygulamak veya besin takviyeleri almak gibi.
Sigara Bırakma: Kanser tedavisi sırasında sigara içmek, tedavinin faydasını azaltabilir ve kanserin geri gelme (nüks) riskini artırabilir. Tedaviden sonra sigara içmek, yeni bir sigaraya bağlı kanser geliştirme riskini de artırabilir (aşağıda İkinci Kanserler bölümüne bakın). Sigara içmeyi tamamen bırakmak (mümkünse tedavi başlamadan önce) hayatta kalma şansınızı artırmanın en iyi yoludur. Sigara bırakmak için asla geç değildir.
Sağlıklı beslenmek, düzenli fiziksel aktivite yapmak ve sağlıklı bir kiloda kalmak gibi davranışlar benimsemek yardımcı olabilir, ancak kimse kesin olarak bilemez. Bununla birlikte, bu tür yaşam tarzı değişikliklerinin sağlığınız üzerinde olumlu etkileri olabileceğini ve burun boşluğu veya paranazal sinüs kanseri ya da diğer kanserlerin riskini azaltabileceğini biliyoruz.
Besin Takviyeleri Hakkında
Şimdiye kadar, burun boşluğu veya paranazal sinüs kanserinin ilerleme veya geri gelme riskini açıkça azaltmaya yardımcı olduğu gösterilen hiçbir besin takviyesi (vitaminler, mineraller ve bitkisel ürünler dahil) bulunmamaktadır. Yardımcı olabilecek takviyeler olabilir, ancak şu ana kadar bunların böyle bir etkisi olduğu kanıtlanmış değildir.
Amerika Birleşik Devletleri'nde, besin takviyeleri ilaçlar gibi düzenlenmez – satışa sunulmadan önce etkili (veya hatta güvenli) olduklarının kanıtlanması gerekmez – ancak neler yapabilecekleri konusunda bazı sınırlamalar vardır. Herhangi bir tür besin takviyesi almayı düşünüyorsanız, sağlık ekibinizle konuşun. Onlar, hangilerini güvenle kullanabileceğinizi ve zararlı olabileceklerden nasıl kaçınabileceğinizi belirlemenize yardımcı olabilirler.
Kanser Geri Gelirse
Eğer kanser nüks ederse, tedavi seçenekleriniz, kanserin yerleştiği bölgeye, daha önce aldığınız tedavilere ve genel sağlık durumunuza bağlı olacaktır. Daha fazla bilgi edinmek için Nazal Boşluk ve Paranazal Sinüs Kanserlerinin Tür ve Evreye Göre Tedavisi bölümüne bakın.
Duygusal Destek Almak
Kanser hayatınızın bir parçası olduğunda depresyon, kaygı veya endişe gibi bazı duygular normaldir. Bazı insanlar bu durumlardan diğerlerine göre daha fazla etkilenir. Ancak, arkadaşlar ve aile, dini gruplar, destek grupları, profesyonel danışmanlar veya diğerlerinden yardım ve destek almak herkes için faydalı olabilir. Kanser Sonrası Yaşam bölümünde daha fazla bilgi edinebilirsiniz.
Tedavi Sonrası İkinci Kanserler
Burun boşluğu veya paranazal sinüs kanseri geçiren kişiler hala başka kanser türlerine yakalanabilirler. Aslında, burun boşluğu veya paranazal sinüs kanseri geçiren hayatta kalanlar, bazı diğer kanser türlerine yakalanma riski daha yüksektir.
Kanserden kurtulanlar, birçok sağlık sorunundan etkilenebilirler, ancak genellikle en büyük endişe, tekrar kanserle karşılaşmaktır. Tedaviden sonra geri gelen kansere nüks denir. Ancak bazı kanserden kurtulanlar, daha sonra yeni ve tedaviyle ilişkili olmayan bir kansere yakalanabilirler. Bu duruma ikinci kanser denir.
Burun boşluğu ve paranazal sinüs kanseri geçiren kişiler herhangi bir ikinci kanser türüne yakalanabilirler, ancak aşağıdaki kanserler için daha yüksek risk altındadırlar:
- Ağız ve boğaz kanserleri
- Gırtlak (ses kutusu) kanseri
- Akciğer kanseri
- Yumuşak doku sarkomu
Bu kanserlerin çoğu tütün kullanımıyla (sigara içmek ve tütün çiğnemek gibi) ilişkilidir.
Burun Boşluğu ve Paranazal Sinüs Kanseri Tedavisinden Sonra Sağlıklı Kalmak
Burun boşluğu veya paranazal sinüs kanseri tedavisini tamamladıktan sonra, düzenli olarak doktorunuzu görmeye devam etmelisiniz. Doktorunuz, kanserin geri gelip gelmediğini veya yayıldığını görmek için testler isteyebilir. Bu testler, özellikle yeni bir akciğer kanseri veya ağız ya da boğaz kanseri gibi bazı ikinci kanserleri bulmada da faydalıdır. Uzmanlar, semptomu olmayan hastalarda ikinci kanserleri aramak için başka testler önermemektedir. Doktorunuza yeni belirtiler veya sorunlar hakkında bilgi verin, çünkü bunlar kanserin geri gelmesinden veya yeni bir hastalık veya ikinci bir kanserden kaynaklanıyor olabilir.
Burun boşluğu ve paranazal sinüs kanseri geçiren hayatta kalanlar, kanserin erken teşhisi için Amerikan Kanser Derneği'nin yönergelerini takip etmeli ve tütün ürünlerinden uzak durmalıdır. Sigara içmek, bazı ikinci kanserlere ve diğer sağlık sorunlarına yakalanma riskini artırır.
İyi bir sağlık durumunu korumak için hayatta kalanlar ayrıca şunları yapmalıdır:
- Sağlıklı bir kiloya ulaşın ve bu kiloyu koruyun
- Fiziksel olarak aktif kalın ve oturarak veya uzanarak geçirdiğiniz zamanı sınırlayın
- Bol miktarda meyve, sebze ve tam tahıl içeren, kırmızı ve işlenmiş etlerden, şekerli içeceklerden ve yüksek oranda işlenmiş gıdalardan kaçınan veya bunları sınırlayan sağlıklı bir beslenme düzeni izleyin
- Alkol kullanmayın. Eğer alkol kullanıyorsanız, kadınlar için günde en fazla 1 içki, erkekler için ise en fazla 2 içki tüketin
Bu adımlar, bazı kanserlerin ve diğer sağlık sorunlarının riskini de azaltabilir.
- Biyopsi (BY-op-see): İçinde kanser hücresi olup olmadığını görmek için küçük bir doku parçası çıkarmak
- Metastaz (muh-TAS-tuh-sis): Kanser hücrelerinin başladıkları yerden vücudun başka yerlerine yayılmış olması
- Burun boşluğu: burnun iç kısmı, ağız çatısının üzerinde
- Nazofarenks (NAY-zoh-FAIR-ingks): Boğazın burnun arkasında kalan kısmı
- Mendenhall WM, Dziegielewski PT, Pfister DG. Chapter 45- Cancer of the Head and Neck. In: DeVita VT, Lawrence TS, Rosenberg SA, eds. DeVita, Hellman, and Rosenberg’s Cancer: Principles and Practice of Oncology. 11th ed. Philadelphia, Pa: Lippincott Williams & Wilkins; 2019.
- Ahmed KA, Correa CR, Dilling TJ, et al. Altered fractionation schedules in radiation treatment: a review. Semin Oncol. 2014;41(6):730-750. doi:10.1053/j.seminoncol.2014.09.012.
- Alokby G, Casiano RR. Endoscopic Resection of Sinonasal and Ventral Skull Base Malignancies. Otolaryngol Clin North Am. 2017;50(2):273-285.
- American Joint Committee on Cancer. Nasal cavity and paranasal sinuses. In: AJCC Cancer Staging Manual. 7th New York, NY: Springer; 2010: 69-73.
- Andratschke M, Hagedorn H.First results of frontal sinus obliteration with a synthetic, resorbable and osteoconductive bone graft of ß-tricalcium phosphate. J Laryngol Otol. 2017;131(6):534-540.
- Banuchi V, Mallen J, Kraus D. Cancers of the nose, sinus, and skull base. Surg Oncol Clin N Am. 2015;24(3):563-577.
- Banuchi V, Mallen J, Kraus D. Cancers of the nose, sinus, and skull base. Surg Oncol Clin N Am. 2015;24(3):563-577.
- Banuchi V, Mallen J, Kraus D. Cancers of the nose, sinus, and skull base. Surg Oncol Clin N Am. 2015;24(3):563-577.
- Bossi P, Farina D, Gatta G, et al. Paranasal sinus cancer. Crit Rev Oncol Hematol. 2016;98:45-61.
- Bossi P, Farina D, Gatta G, et al. Paranasal sinus cancer. Crit Rev Oncol Hematol. 2016;98:45-61.
- Bossi P, Farina D, Gatta G, et al. Paranasal sinus cancer. Crit Rev Oncol Hematol. 2016;98:45-61.
- Bossi P, Farina D, Gatta G, et al. Paranasal sinus cancer. Crit Rev Oncol Hematol. 2016;98:45-61.
- Bossi P, Farina D, Gatta G, et al. Paranasal sinus cancer. Crit Rev Oncol Hematol. 2016;98:45-61.
- Bossi P, Farina D, Gatta G, Lombardi D, Nicolai P, Orlandi E. Paranasal sinus cancer. Crit Rev Oncol Hematol. 2016;98:45-61. doi:10.1016/j.critrevonc.2015.09.009.
- Caesar L, van Doeveren TE, Tan IB, et al. The use of photodynamic therapy as adjuvant therapy to surgery in recurrent malignant tumors of the paranasal sinuses. Photodiagnosis Photodyn Ther. 2015;12(3):414-421.
- Caporaso N, Dodd KW, Tucker MA. New Malignancies Following Cancer of the Respiratory Tract. In: Curtis RE, Freedman DM, Ron E, Ries LAG, Hacker DG, Edwards BK, Tucker MA, Fraumeni JF Jr. (eds). New Malignancies Among Cancer Survivors: SEER Cancer Registries, 1973-2000. National Cancer Institute. NIH Publ. No. 05-5302. Bethesda, MD, 2006. Accessed on November 12, 2020 at http://seer.cancer.gov/archive/publications/mpmono/MPMonograph_complete.pdf.
- Castellsagué X, Alemany L, Quer M, et al. HPV Involvement in Head and Neck Cancers: Comprehensive Assessment of Biomarkers in 3680 Patients. J Natl Cancer Inst. 2016;108(6):djv403. Published 2016 Jan 28. doi:10.1093/jnci/djv403.
- Castelnau-Marchand P, Levy A, Moya-Plana A, et al. Sinonasal squamous cell carcinoma without clinical lymph node involvement : Which neck management is best? Strahlenther Onkol. 2016;192(8):537-544.
- Chopra S, Kamdar DP, Cohen DS, et al. Outcomes of nonsurgical management of locally advanced carcinomas of the sinonasal cavity. Laryngoscope. 2017;127(4):855-861.
- Dagan R, Amdur RJ, Dziegielewski PT. Tumors of the nasal cavity. Shah S, ed. UpToDate. Waltham, Mass.: UpToDate, 2020. https://www.uptodate.com/contents/tumors-of-the-nasal-cavity. Accessed November 06, 2020.
- Dagan R, Amdur RJ, Dziegielewski PT. Tumors of the nasal cavity. Shah S, ed. UpToDate. Waltham, Mass.: UpToDate, 2020. https://www.uptodate.com/contents/tumors-of-the-nasal-cavity. Accessed November 12, 2020.
- Dagan R, Amdur RJ, Dziegielewski PT. Tumors of the nasal cavity. Shah S, ed. UpToDate. Waltham, Mass.: UpToDate, 2020. https://www.uptodate.com/contents/tumors-of-the-nasal-cavity. Accessed November 16, 2020.
- Dagan R, Bryant C, Li Z, et al. Outcomes of Sinonasal Cancer Treated With Proton Therapy. Int J Radiat Oncol Biol Phys. 2016;95(1):377-385.
- Dutta R, Dubal PM, Svider PF, Liu JK, Baredes S, Eloy JA. Sinonasal malignancies: A population-based analysis of site-specific incidence and survival. Laryngoscope. 2015;125(11):2491-2497. doi:10.1002/lary.25465.
- Farag A, Rosen M, Evans J. Surgical Techniques for Sinonasal Malignancies. Neurosurg Clin N Am. 2015;26(3):403-412.
- Farag A, Rosen M, Evans J. Surgical Techniques for Sinonasal Malignancies. Neurosurg Clin N Am. 2015;26(3):403-412.
- Fernström E, Nyman J, Hammerlid E, et al. Results of preoperative chemoradiotherapy for patients with advanced cancer of the nasal cavity and paranasal sinuses. Acta Otolaryngol. 2017;137(12):1292-1300.
- Galloway T, Amdur RJ. Management of late complications of head and neck cancer and its treatment. In: Shah S, ed. UpToDate. Waltham, Mass.: UpToDate, 2020. https://www.uptodate.com/contents/management-of-late-complications-of-head-and-neck-cancer-and-its-treatment. Accessed on November 06, 2020.
- Galloway T, Amdur RJ. Management of late complications of head and neck cancer and its treatment. In: Shah S, ed. UpToDate. Waltham, Mass.: UpToDate, 2020. https://www.uptodate.com/contents/management-of-late-complications-of-head-and-neck-cancer-and-its-treatment. Accessed on November 16, 2020.
- Jamal N, Ebersole B, Erman A, Chhetri D. Maximizing Functional Outcomes in Head and Neck Cancer Survivors: Assessment and Rehabilitation. Otolaryngol Clin North Am. 2017;50(4):837-852.
- Kashat L, Le CH, Chiu AG. The Role of Targeted Therapy in the Management of Sinonasal Malignancies. Otolaryngol Clin North Am. 2017;50(2):443-455.
- Kashat L, Le CH, Chiu AG. The Role of Targeted Therapy in the Management of Sinonasal Malignancies. Otolaryngol Clin North Am. 2017;50(2):443-455.
- Kılıç S, Kılıç SS, Kim ES, et al. Significance of human papillomavirus positivity in sinonasal squamous cell carcinoma. Int Forum Allergy Rhinol. 2017;7(10):980-989. doi:10.1002/alr.21996.
- Kılıç S, Kılıç SS, Kim ES, et al. Significance of human papillomavirus positivity in sinonasal squamous cell carcinoma. Int Forum Allergy Rhinol. 2017;7(10):980-989.
- Koyfman SA. Definitive radiation therapy for head and neck cancer: Dose and fractionation considerations. In: Shah S, ed. UpToDate. Waltham, Mass.: UpToDate, 2020. https://www.uptodate.com/contents/definitive-radiation-therapy-for-head-and-neck-cancer-dose-and-fractionation-considerations. Accessed on November 16, 2020.
- König M, Osnes T, Bruland Ø, Sundby Hall K, Bratland Å, Meling TR. The Role of Adjuvant Treatment in Craniofacial Malignancy: A Critical Review. Front Oncol. 2020;10:1402. Published 2020 Aug 7. doi:10.3389/fonc.2020.01402.
- Leeman JE, Katabi N, Wong, RJ, Lee NY, Romesser PB. Chapter 65 – Cancer of the Head and Neck. In: Niederhuber JE, Armitage JO, Doroshow JH, Kastan MB, Tepper JE, eds. Abeloff’s Clinical Oncology. 6th ed. Philadelphia, Pa: Elsevier; 2020.
- Leeman JE, Katabi N, Wong, RJ, Lee NY, Romesser PB. Chapter 65 – Cancer of the Head and Neck. In: Niederhuber JE, Armitage JO, Doroshow JH, Kastan MB, Tepper JE, eds. Abeloff’s Clinical Oncology. 6th ed. Philadelphia, Pa: Elsevier; 2020.
- Lund VJ, Clarke PM, Swift AC, et al. Nose and paranasal sinus tumours: United Kingdom National Multidisciplinary Guidelines. J Laryngol Otol. 2016;130(S2):S111-S118.
- Lund VJ, Clarke PM, Swift AC, et al. Nose and paranasal sinus tumours: United Kingdom National Multidisciplinary Guidelines. J Laryngol Otol. 2016;130(S2):S111-S118.
- Lund VJ, Clarke PM, Swift AC, et al. Nose and paranasal sinus tumours: United Kingdom National Multidisciplinary Guidelines. J Laryngol Otol. 2016 May;130(S2):S111-S118.
- Marees T, Moll AC, Imhof SM, et al. Risk of second malignancies in survivors of retinoblastoma: More than 40 years of follow-up. J Natl Cancer Inst. 2008;100:1771–1779.
- McDonald MW, Liu Y, Moore MG, Johnstone PA. Acute toxicity in comprehensive head and neck radiation for nasopharynx and paranasal sinus cancers: cohort comparison of 3D conformal proton therapy and intensity modulated radiation therapy. Radiat Oncol. 2016;11:32.
- Mendenhall WM, Dziegielewski PT, and Pfister DG. Chapter 45- Cancer of the Head and Neck. In: DeVita VT, Lawrence TS, Rosenberg SA, eds. DeVita, Hellman, and Rosenberg’s Cancer: Principles and Practice of Oncology. 11th ed. Philadelphia, Pa: Lippincott Williams & Wilkins; 2019.
- Mendenhall WM, Dziegielewski PT, Pfister DG. Chapter 45- Cancer of the Head and Neck. In: DeVita VT, Lawrence TS, Rosenberg SA, eds. DeVita, Hellman, and Rosenberg’s Cancer: Principles and Practice of Oncology. 11th ed. Philadelphia, Pa: Lippincott Williams & Wilkins; 2019.
- Mendenhall WM, Dziegielewski PT, and Pfister DG. Chapter 45- Cancer of the Head and Neck. In: DeVita VT, Lawrence TS, Rosenberg SA, eds. DeVita, Hellman, and Rosenberg’s Cancer: Principles and Practice of Oncology. 11th ed. Philadelphia, Pa: Lippincott Williams & Wilkins; 2019.
- Morgan MA, Ten Haken RK, Lawrence T. Chapter 16- Essentials of Radiation Therapy. In: DeVita VT, Lawrence TS, Rosenberg SA, eds. DeVita, Hellman, and Rosenberg’s Cancer: Principles and Practice of Oncology. 11th ed. Philadelphia, Pa: Lippincott Williams & Wilkins; 2019.
- Moya-Plana A, Bresson D, Temam S, et al. Development of minimally invasive surgery for sinonasal malignancy. Eur Ann Otorhinolaryngol Head Neck Dis. 2016;133(6):405-411.
- Mukai Y, Janssen S, Glanzmann C, Holzmann D, Studer G. Local control and intermediate-term cosmetic outcome following IMRT for nasal tumors: An update. Strahlenther Onkol. 2017;193(4):295-304.
- National Cancer Institute. Brachytherapy to Treat Cancer. January 29, 2019. Accessed at https://www.cancer.gov/about-cancer/treatment/types/radiation-therapy/brachytherapy on November 06, 2020.
- National Cancer Institute. External Beam Radiation Therapy for Cancer. May 01, 2018. Accessed at https://www.cancer.gov/about-cancer/treatment/types/radiation-therapy/external-beam on November 06, 2020.
- National Cancer Institute. Paranasal Sinus and Nasal Cavity Cancer Treatment (PDQ)–Patient Version. November 06, 2016. Accessed at www.cancer.gov/types/head-and-neck/patient/paranasal-sinus-treatment-pdq on November 10, 2020.
- National Cancer Institute. Paranasal Sinus and Nasal Cavity Cancer Treatment (PDQ)–Patient Version. November 06, 2019. Accessed at www.cancer.gov/types/head-and-neck/patient/paranasal-sinus-treatment-pdq on November 09, 2020.
- National Cancer Institute. Paranasal Sinus and Nasal Cavity Cancer Treatment (PDQ)–Patient Version. November 06, 2019. Accessed at www.cancer.gov/types/head-and-neck/patient/paranasal-sinus-treatment-pdq on November 12, 2020.
- National Cancer Institute. Paranasal Sinus and Nasal Cavity Cancer Treatment (PDQ)–Patient Version. November 06, 2019. Accessed at www.cancer.gov/types/head-and-neck/patient/paranasal-sinus-treatment-pdq on November 13, 2020.
- National Cancer Institute. Paranasal Sinus and Nasal Cavity Cancer Treatment (PDQ)–Patient Version. November 06, 2019. Accessed at www.cancer.gov/types/head-and-neck/patient/paranasal-sinus-treatment-pdq on November 16, 2020.
- National Cancer Institute. Physician Data Query (PDQ). Paranasal Sinus and Nasal Cavity Cancer Treatment. August 22, 2019. Accessed at https://www.cancer.gov/types/head-and-neck/hp/adult/paranasal-sinus-treatment-pdq on November 10, 2020.
- National Comprehensive Cancer Network (NCCN). NCCN Clinical Practice Guidelines in Oncology: Head and Neck Cancers. V.2.2020 – June 09, 2020. Accessed at www.nccn.org/professionals/physician_gls/pdf/head-and-neck.pdf on November 06, 2020.
- National Comprehensive Cancer Network (NCCN). NCCN Clinical Practice Guidelines in Oncology: Head and Neck Cancers. V.2.2020 – June 09, 2020. Accessed at www.nccn.org/professionals/physician_gls/pdf/head-and-neck.pdf on November 12, 2020.
- National Comprehensive Cancer Network (NCCN). NCCN Clinical Practice Guidelines in Oncology: Head and Neck Cancers. V.2.2020 – June 09, 2020. Accessed at www.nccn.org/professionals/physician_gls/pdf/head-and-neck.pdf on November 16, 2020.
- National Comprehensive Cancer Network (NCCN). NCCN Clinical Practice Guidelines in Oncology: Head and Neck Cancers. V.2.2020 – June 09, 2020. Accessed at www.nccn.org/professionals/physician_gls/pdf/head-and-neck.pdf on November 09, 2020.
- National Comprehensive Cancer Network (NCCN). NCCN Clinical Practice Guidelines in Oncology: Smoking Cessation. V.1.2020. Accessed at https://www.nccn.org/professionals/physician_gls/pdf/smoking.pdf on November 12, 2020.
- National Comprehensive Cancer Network (NCCN). NCCN Clinical Practice Guidelines in Oncology: Smoking Cessation. V.1.2020. Accessed at https://www.nccn.org/professionals/physician_gls/pdf/smoking.pdf on November 6, 2020.
- Ock CY, Keam B, Kim TM, et al. Induction chemotherapy in head and neck squamous cell carcinoma of the paranasal sinus and nasal cavity: a role in organ preservation. Korean J Intern Med. 2016;31(3):570-578.
- Ock CY, Keam B, Kim TM, et al. Induction chemotherapy in head and neck squamous cell carcinoma of the paranasal sinus and nasal cavity: a role in organ preservation. Korean J Intern Med. 2016;31(3):570-578.
- Park SH, Lee JE, Ahn D. Outcome of definitive and postoperative radiotherapy in patients with sinonasal squamous cell carcinomas. Tumori. 2016;102(4):426-432.
- Pirrone C, Chiaravalli AM, Marando A, et al. OTX1 and OTX2 as possible molecular markers of sinonasal carcinomas and olfactory neuroblastomas. Eur J Histochem. 2017;61(1):2730.
- Rasmussen JC, Tan IC, Naqvi S, et al. Longitudinal monitoring of the head and neck lymphatics in response to surgery and radiation. Head Neck. 2017;39(6):1177-1188.
- Rawal RB, Farzal Z, Federspiel JJ, et al. Endoscopic Resection of Sinonasal Malignancy: A Systematic Review and Meta-analysis. Otolaryngol Head Neck Surg. 2016;155(3):376-386.
- Robin TP, Jones BL, Gordon OM, et al. A Comprehensive Comparative Analysis of Treatment Modalities for Sinonasal Malignancies. Cancer. 2017;123:3040-3049.
- Robin TP, Jones BL, Gordon OM, et al. A comprehensive comparative analysis of treatment modalities for sinonasal malignancies. Cancer. 2017;123(16):3040-3049.
- Rock CL, Thomson C, Gansler T, et al. American Cancer Society guideline for diet and physical activity for cancer prevention. CA: A Cancer Journal for Clinicians. 2020;70(4). doi:10.3322/caac.21591. Accessed at https://onlinelibrary.wiley.com/doi/full/10.3322/caac.21591 on June 9, 2020.
- Sakata K, Maeda A, Rikimaru H, et al. Advantage of Extended Craniofacial Resection for Advanced Malignant Tumors of the Nasal Cavity and Paranasal Sinuses: Long-Term Outcome and Surgical Management. World Neurosurg. 2016;89:240-254.
- Sanghvi S, Khan MN, Patel NR, Yeldandi S, Baredes S, Eloy JA. Epidemiology of sinonasal squamous cell carcinoma: a comprehensive analysis of 4994 patients. Laryngoscope. 2014;124(1):76-83. doi:10.1002/lary.24264.
- Scangas GA, Eloy JA, Lin DT. The Role of Chemotherapy in the Management of Sinonasal and Ventral Skull Base Malignancies. Otolaryngol Clin North Am. 2017;50(2):433-441.
- Scangas GA, Eloy JA, Lin DT. The Role of Chemotherapy in the Management of Sinonasal and Ventral Skull Base Malignancies. Otolaryngol Clin North Am. 2017;50(2):433-441.
- SEER*Explorer: An interactive website for SEER cancer statistics [Internet]. Surveillance Research Program, National Cancer Institute. Accessed at https://seer.cancer.gov/explorer/ on February 23, 2023.
- Smith J, Nastasi D, Tso R, Vangaveti V, Renison B, Chilkuri M. The effects of continued smoking in head and neck cancer patients treated with radiotherapy: A systematic review and meta-analysis. Radiother Oncol. 2019;135:51-57. doi:10.1016/j.radonc.2019.02.021
- Smith J, Nastasi D, Tso R, Vangaveti V, Renison B, Chilkuri M. The effects of continued smoking in head and neck cancer patients treated with radiotherapy: A systematic review and meta-analysis. Radiother Oncol. 2019;135:51-57. doi:10.1016/j.radonc.2019.02.021.
- Stenson KM, Haraf DJ. Paranasal sinus cancer. In: Shah S, ed. UpToDate. Waltham, Mass.: UpToDate, 2020. https://www.uptodate.com/contents/paranasal-sinus-cancer. Accessed on November 16, 2020.
- Susman E. Rash correlates with tumour response after cetuximab. Lancet Oncol. 2004;5(11):647. doi:10.1016/s1470-2045(04)01627-4.
- Thompson LDR, Franchi A. New tumor entities in the 4th edition of the World Health Organization classification of head and neck tumors: Nasal cavity, paranasal sinuses and skull base. Virchows Arch. 2018;472(3):315-330. doi:10.1007/s00428-017-2116-0.
- Turner JH, Reh DD. Incidence and survival in patients with sinonasal cancer: a historical analysis of population-based data. Head Neck. 2012;34(6):877-885. doi:10.1002/hed.21830.
- Unsal AA, Dubal PM, Patel TD, et al. Squamous cell carcinoma of the nasal cavity: A population-based analysis. Laryngoscope. 2016;126(3):560-565.
- Wang K, Zanation AM, Chera BS. The Role of Radiation Therapy in the Management of Sinonasal and Ventral Skull Base Malignancies. Otolaryngol Clin North Am. 2017;50(2):419-432.
- Wang K, Zanation AM, Chera BS. The Role of Radiation Therapy in the Management of Sinonasal and Ventral Skull Base Malignancies. Otolaryngol Clin North Am. 2017;50(2):419-432.
- Yong CC, Soni-Jaiswal A, Homer JJ. Subcranial craniofacial resection for advanced sinonasal malignant tumours involving the anterior skull base. J Laryngol Otol. 2016;130(8):743-748.
- Youlden DR, Cramb SM, Peters S, et al. International comparisons of the incidence and mortality of sinonasal cancer. Cancer Epidemiol. 2013;37(6):770-779. doi:10.1016/j.canep.2013.09.014.
- Zhu B, Kou C, Bai W, et al. Accelerated Hyperfractionated Radiotherapy versus Conventional Fractionation Radiotherapy for Head and Neck Cancer: A Meta-Analysis of Randomized Controlled Trials. J Oncol. 2019;2019:7634746. Published 2019 Nov 28. doi:10.1155/2019/7634746.
- Burun Boşluğu ve Paranazal Sinüs Kanseri | Burun Boşluğu Kanseri | Amerikan Kanser Derneği (cancer.org)


 Housing Filtre Setleri
Housing Filtre Setleri Arıtma Cihazı Filtre Setleri
Arıtma Cihazı Filtre Setleri Duş Filtreleri
Duş Filtreleri Housing Filtreler
Housing Filtreler Membran Filtreler
Membran Filtreler UV Filtreler
UV Filtreler Yıkanabilir Filtreler
Yıkanabilir Filtreler Analiz Cihazları
Analiz Cihazları Basınç Ayarlayıcılar
Basınç Ayarlayıcılar Çekvalfler
Çekvalfler Clipsler
Clipsler Fittingsler
Fittingsler Hortum
Hortum Housing Anahtarları
Housing Anahtarları Housingler
Housingler Musluk
Musluk Pompa
Pompa Su Analiz Kitleri ve Cihazları
Su Analiz Kitleri ve Cihazları Switchler & Solenoid Valfler
Switchler & Solenoid Valfler Tank
Tank Valfler
Valfler Aktif Karbon Filtreleri
Aktif Karbon Filtreleri Arsenik Arıtma Sistemleri
Arsenik Arıtma Sistemleri Biyolojik Arıtım Sistemleri
Biyolojik Arıtım Sistemleri Elektrodeiyonizasyon Sistemleri
Elektrodeiyonizasyon Sistemleri Endüstriyel Ekipmanlar
Endüstriyel Ekipmanlar Gri Su Arıtma Sistemleri
Gri Su Arıtma Sistemleri MBR Arıtım Sistemleri
MBR Arıtım Sistemleri Ultrafiltrasyon Sistemleri
Ultrafiltrasyon Sistemleri
















